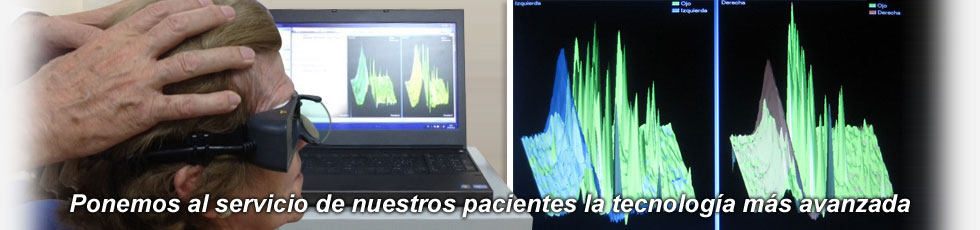
LA AUDICIÓN EN ADULTOS
Introducción
 Numerosos estudios destacan que la hipoacusia es una de las afecciones crónicas más frecuentes en personas mayores, existiendo además una tendencia en dicha población a desestimar sus repercusiones o a considerarla un aspecto inevitable asociado a la edad.
Numerosos estudios destacan que la hipoacusia es una de las afecciones crónicas más frecuentes en personas mayores, existiendo además una tendencia en dicha población a desestimar sus repercusiones o a considerarla un aspecto inevitable asociado a la edad.
Estos estudios ponen también en evidencia diferentes formas de deterioro asociado a la disminución de audición a dichas edades, y como sus efectos pueden paliarse corrigiendo la pérdida auditiva dependiendo de cada caso
Repercusión de la sordera
Repercusión de la sordera en personas mayores
Calidad de vida
 La disminución de audición se asocia con un deterioro en la calidad de vida relacionada con la severidad de la pérdida auditiva. Es frecuente observar en personas mayores con problemas de audición no tratados una marcada tendencia a aislarse social y familiarmente, dejando de participar en conversaciones, abandonando el uso el teléfono, restringiendo sus salidas a teatros, cines, conferencias, etc., distanciándose de sus amistades al dejar de frecuentar tertulias, partidas de cartas y otras actividades que realizaban cuando podían comunicarse sin problemas.
La disminución de audición se asocia con un deterioro en la calidad de vida relacionada con la severidad de la pérdida auditiva. Es frecuente observar en personas mayores con problemas de audición no tratados una marcada tendencia a aislarse social y familiarmente, dejando de participar en conversaciones, abandonando el uso el teléfono, restringiendo sus salidas a teatros, cines, conferencias, etc., distanciándose de sus amistades al dejar de frecuentar tertulias, partidas de cartas y otras actividades que realizaban cuando podían comunicarse sin problemas.
Un estudio realizado en 2.688 personas con edades comprendidas entre 53 y 96 años utilizando escalas para medir las dificultades para comunicarse y su repercusión en las actividades de la vida diaria, demuestra la relación que existe entre el grado de la pérdida auditiva y el deterioro en la calidad de vida. Los autores concluyen en la necesidad de mejorar los métodos para paliar los efectos de la repercusión de las pérdidas auditivas en la calidad de vida de personas mayores mediante el uso de audífonos, implantes cocleares y sistemas de ayuda y rehabilitación auditiva (Dalton DS y cols.: The impact of hearing loss on quality of live in olders adults. The Gerontologist 2003; 43, Iss. 5; p.661.).
Discapacidad
La sordera es la deficiencia sensorial más frecuente, siendo especialmente causa de discapacidad en personas mayores de 65 años.
En un informe de la Comisión de Trabajo de Salud, Consumo, Asuntos Sociales, Educación y Cultura sobre las personas con discapacidad que padecen deficiencias auditivas por grupos de edad en España (2003), estas alcanzan una cifra de 800.000, incluyendo “desde hipoacusias de carácter leve hasta sordera total”, incluyendo 29.039 personas de 6-24 años, 250.220 personas de 25-64 años y 548.101 personas mayores de 65 años.
Funciones cognitivas
La disminución de la agudeza auditiva puede contribuir al deterioro cognitivo.
Un estudio epidemiológico realizado en 2.700 individuos mayores de 65 años mostró que en individuos con un deterioro cognitivo moderado o severo era mas frecuente encontrar pérdidas auditivas asociadas que en individuos con un funcionamiento cognitivo normal (Martín A y cols.: Hearing in the elderly: a population study. Audiology 2001; 40: 285-93).
Envejecimiento cerebral
Ya en un Congreso de ORL celebrado en 1992, se planteó que la sordera puede contribuir al envejecimiento cerebral: “los resultados de estudios neurológicos revelan que los estímulos auditivos constituyen una parte esencial en la activación de las neuronas cerebrales de compensación, cuyas funciones se activan en la vejez precisamente para paliar la pérdida de otras neuronas”.
 “La estimulación cerebral se produce obviamente a través de los sentidos, pero no todos contribuyen de la misma forma. Contrariamente a lo que podría pensarse, la vista solo proporciona el 20% de esos estímulos. Al gusto, al olfato y al tacto se les atribuye un 10% a cada uno. El resto corresponde al oído”. Estudios efectuados en grupos de ancianos revelaron que “los síntomas de envejecimiento cerebral se habían precipitado con mayor rapidez en los que padecían hipoacusias. De ahí la importancia de tratar la hipoacusia de los ancianos, ya que el 80% de las sorderas pueden resolverse o corregirse con un audífono y otro 15% mediante intervención quirúrgica. Solo un pequeño porcentaje es intratable”.
“La estimulación cerebral se produce obviamente a través de los sentidos, pero no todos contribuyen de la misma forma. Contrariamente a lo que podría pensarse, la vista solo proporciona el 20% de esos estímulos. Al gusto, al olfato y al tacto se les atribuye un 10% a cada uno. El resto corresponde al oído”. Estudios efectuados en grupos de ancianos revelaron que “los síntomas de envejecimiento cerebral se habían precipitado con mayor rapidez en los que padecían hipoacusias. De ahí la importancia de tratar la hipoacusia de los ancianos, ya que el 80% de las sorderas pueden resolverse o corregirse con un audífono y otro 15% mediante intervención quirúrgica. Solo un pequeño porcentaje es intratable”.
Cómo oimos
Cómo oímos
Introducción
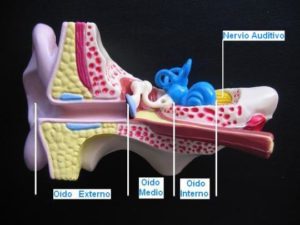
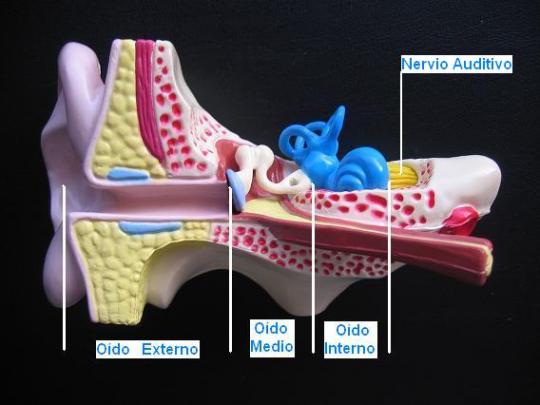
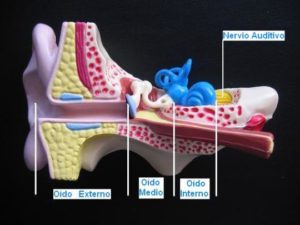 El oído es el órgano de la audición, está totalmente desarrollado al nacer y consta de tres partes: oído externo, oído medio y oído interno. El oído responde a sonidos dentro de una gama muy amplia de intensidades, incluso dentro del útero el feto responde al sonido a partir del 5º mes de gestación aproximadamente.
El oído es el órgano de la audición, está totalmente desarrollado al nacer y consta de tres partes: oído externo, oído medio y oído interno. El oído responde a sonidos dentro de una gama muy amplia de intensidades, incluso dentro del útero el feto responde al sonido a partir del 5º mes de gestación aproximadamente.
Cuando se produce un sonido a nuestro alrededor, éste genera unas ondas sonoras que son recogidas por el pabellón auditivo (oreja) y conducidas a través del oído medio al oído interno; allí, a nivel de la cóclea (caracol) son transformados en impulsos nerviosos, que a través del nervio auditivo son conducidos hasta los centros auditivos del cerebro que los reconoce como sonidos y los identifica. Es decir, el oído es el receptor y transductor del sonido, el nervio auditivo el conductor y el cerebro el encargado de reconocerlo.
En resumen, el mecanismo de la audición comprende cinco niveles o partes: el oído externo, el oído medio, el oído interno, el nervio auditivo y los centros cerebrales de la audición. Cada porción tiene características distintas anatómicas y fisiológicas, de tal forma que las alteraciones de cada una de ellas producen trastornos funcionales diferentes.
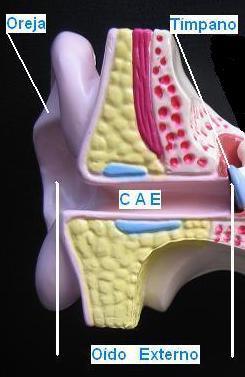
Oído Externo
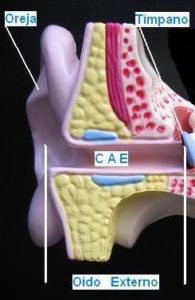 El oído externo incluye una porción externa o visible llamada pabellón auricular u oreja y un canal o conducto auditivo externo (CAE) que termina en el tímpano.
El oído externo incluye una porción externa o visible llamada pabellón auricular u oreja y un canal o conducto auditivo externo (CAE) que termina en el tímpano.
El pabellón auricular desempeña una función mínima en el mecanismo de la audición, simplemente concentra el sonido dirigiéndolo al CAE. La función de este último es la de condensar las ondas sonoras dirigiéndolas desde su orificio externo en el pabellón auricular hasta el tímpano donde termina; la acción de las ondas sonoras sobre el tímpano produce el movimiento de este en forma vibratoria. El CAE está recubierto por piel que en su porción más externa contiene pelos y glándulas que segregan cera (cerumen), los cuales contribuyen a prevenir la entrada de cuerpos extraños (p.e., partículas ambientales, polvo, insectos, etc.), así como irritaciones e incluso infecciones de la piel que lo recubre.
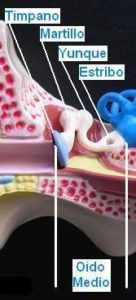
Oído Medio
El oído medio consta de una pequeña cavidad que contiene tres huesos muy pequeños o huesecillos (el martillo, el yunque y el estribo), y está llena de aire en comunicación con el aire exterior por medio de un conducto que se abre en la parte más posterior de la nariz denominado trompa de Eustaquio. Los huesecillos están articulados entre sí formando un puente móvil entre el oído externo (tímpano) y el oído interno.
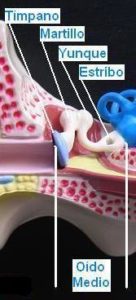 Las funciones del oído medio son:
Las funciones del oído medio son:
a) Conducción del sonido: el martillo, que está unido al tímpano, recoge las vibraciones que el sonido produce en este, las trasmite al yunque y este al estribo, cuya base o platina se articula en una ventana (ventana oval) que constituye el punto de partida del oído interno, con cuyos líquidos contacta. La energía mecánica de las vibraciones sonoras produce un movimiento de la platina del estribo que se corresponde con el de la onda sonora cuya energía es trasmitida a los líquidos el oído interno.
b) Amplificación de las ondas sonoras: las fuerzas que ejercen las ondas sonoras en la membrana timpánica son de muy poca intensidad, de ahí que, incluso ruidos intensos produzcan movimientos microscópicos del tímpano, por lo que la cadena de huesecillos se encarga de amplificar las ondas sonoras.
c) Protección del oído interno de ruidos intensos y cambios grandes de presión aérea. El oído medio protege al oído interno de los ruidos intensos por medio de dos músculos, uno impide que vibre el tímpano en exceso por efecto de las ondas sonoras (músculo del martillo) y el otro protege al oído interno controlando las vibraciones del estribo en respuesta a sonidos intensos (músculo del estribo). El segundo mecanismo protector ante cambios de presión aérea se efectúa por medio de la trompa de Eustaquio.
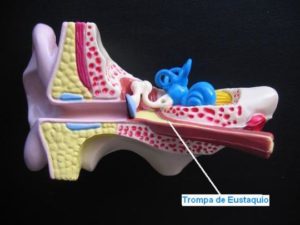 La trompa de Eustaquio comunica a modo de conducto el oído medio con la parte más posterior de la nariz, permite la ventilación y la entrada de aire exterior en el oído medio y contribuye a igualar la presión entre ambos, previniendo el
La trompa de Eustaquio comunica a modo de conducto el oído medio con la parte más posterior de la nariz, permite la ventilación y la entrada de aire exterior en el oído medio y contribuye a igualar la presión entre ambos, previniendo el
efecto de diferencias excesivas de presión (p.e., barotraumas). La trompa evoluciona con el desarrollo de una posición horizontal en el niño a su posición definitiva oblicua y descendente del oído a la nariz en el adulto. Su posición horizontal en el niño favorece el riesgo de que las infecciones se propaguen de la nariz al oído. Dichas infecciones producen a menudo acumulo de moco en el oído medio (otitis serosa), cuyo único síntoma en muchos niños puede ser una pérdida leve de audición cuyos efectos, si se prolongan en el tiempo de forma continua o intermitente, pueden repercutir en el desarrollo del lenguaje del niño, por lo que deben prevenirse tratando dichas infecciones y sus consecuencias.
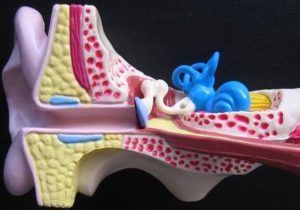
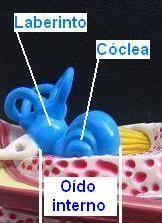
Oído Interno
 El oído interno consta de dos porciones bien diferenciadas: el laberinto anterior que contiene el órgano de la audición formado por la cóclea o caracol, y el laberinto posterior que contiene el órgano del equilibrio formado por los canales semicirculares orientados aproximadamente en los tres planos del espacio y por el vestíbulo con el que comunican. En este capítulo describiremos el órgano de la audición.
El oído interno consta de dos porciones bien diferenciadas: el laberinto anterior que contiene el órgano de la audición formado por la cóclea o caracol, y el laberinto posterior que contiene el órgano del equilibrio formado por los canales semicirculares orientados aproximadamente en los tres planos del espacio y por el vestíbulo con el que comunican. En este capítulo describiremos el órgano de la audición.
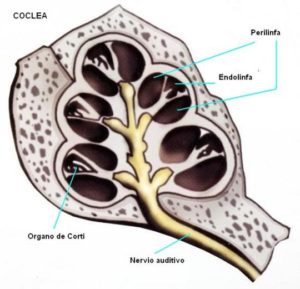 La cóclea, denominada también caracol por estar formada por un conducto enrollado en dos vueltas y media sobre un eje central o modiolo, contiene las estructuras sensoriales receptoras del sonido o células ciliadas. Estas están bañadas por un líquido denominado endolinfa y distribuidas a modo de empalizada en células ciliadas internas y externas, formando junto a otras estructuras un túnel que constituye el órgano de la audición propiamente dicho u órgano de Corti. Este se extiende a lo largo del caracol en la base de su porción o escala media, la cual a su vez está rodeada en toda su extensión por un espacio superior (rampa o escala vestibular) y otro inferior (rampa o escala timpánica) que contienen un líquido denominado perilinfa. Las terminaciones nerviosas de las células ciliadas se agrupan a lo largo del eje central de la cóclea o modiolo formando el nervio auditivo o nervio acústico.
La cóclea, denominada también caracol por estar formada por un conducto enrollado en dos vueltas y media sobre un eje central o modiolo, contiene las estructuras sensoriales receptoras del sonido o células ciliadas. Estas están bañadas por un líquido denominado endolinfa y distribuidas a modo de empalizada en células ciliadas internas y externas, formando junto a otras estructuras un túnel que constituye el órgano de la audición propiamente dicho u órgano de Corti. Este se extiende a lo largo del caracol en la base de su porción o escala media, la cual a su vez está rodeada en toda su extensión por un espacio superior (rampa o escala vestibular) y otro inferior (rampa o escala timpánica) que contienen un líquido denominado perilinfa. Las terminaciones nerviosas de las células ciliadas se agrupan a lo largo del eje central de la cóclea o modiolo formando el nervio auditivo o nervio acústico.
Las funciones del oído interno son:
 a) Transmitir las ondas sonoras del oído medio a las estructuras sensoriales del oído interno: las ondas sonoras llegan al oído interno a través del tímpano y de la cadena de huesecillos y su energía es trasmitida en forma de vibraciones (reproduciendo las características de la onda sonora) a la platina del estribo, de donde son transmitidas a las estructuras sensoriales o células ciliadas a través de los líquidos que las rodean.
a) Transmitir las ondas sonoras del oído medio a las estructuras sensoriales del oído interno: las ondas sonoras llegan al oído interno a través del tímpano y de la cadena de huesecillos y su energía es trasmitida en forma de vibraciones (reproduciendo las características de la onda sonora) a la platina del estribo, de donde son transmitidas a las estructuras sensoriales o células ciliadas a través de los líquidos que las rodean.
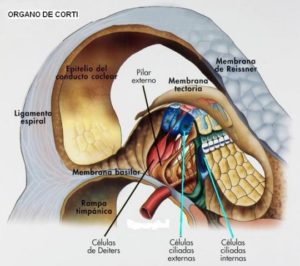 b) Transformar las vibraciones sonoras en impulsos nerviosos: el movimiento de los líquidos produce el desplazamiento de las células ciliadas del órgano de Corti estimulándolas, lo cual transforma las fuerzas mecánicas que las desplazan en impulsos nerviosos que a través del nervio auditivo llegan al cerebro donde son interpretadas y reconocidas como sonido. Células ciliadas individuales responden a frecuencias sonoras específicas, de manera que dependiendo de la frecuencia solo se estimularán grupos determinados de células a lo largo de la cóclea (los sonidos agudos estimulan la porción proximal y los sonidos graves la porción distal de la cóclea).
b) Transformar las vibraciones sonoras en impulsos nerviosos: el movimiento de los líquidos produce el desplazamiento de las células ciliadas del órgano de Corti estimulándolas, lo cual transforma las fuerzas mecánicas que las desplazan en impulsos nerviosos que a través del nervio auditivo llegan al cerebro donde son interpretadas y reconocidas como sonido. Células ciliadas individuales responden a frecuencias sonoras específicas, de manera que dependiendo de la frecuencia solo se estimularán grupos determinados de células a lo largo de la cóclea (los sonidos agudos estimulan la porción proximal y los sonidos graves la porción distal de la cóclea).
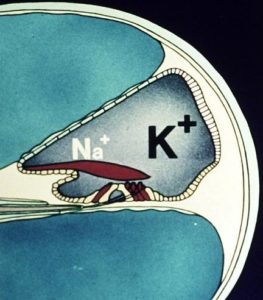 c) Mantener la composición química y posiblemente la presión de los líquidos del oído interno en la que se basa la conservación y mantenimiento de las características físicas en ambos sistemas (endolinfa y perilinfa), por lo que respecta a su desequilibrio iónico (diferencias en las concentraciones de los iones sodio y potasio entre ambos líquidos), que es el ambiente iónico apropiado y específico para la generación óptima de los impulsos nerviosos de las células ciliadas. Dicha función requiere la contribución de un riego sanguíneo y un metabolismo apropiados.
c) Mantener la composición química y posiblemente la presión de los líquidos del oído interno en la que se basa la conservación y mantenimiento de las características físicas en ambos sistemas (endolinfa y perilinfa), por lo que respecta a su desequilibrio iónico (diferencias en las concentraciones de los iones sodio y potasio entre ambos líquidos), que es el ambiente iónico apropiado y específico para la generación óptima de los impulsos nerviosos de las células ciliadas. Dicha función requiere la contribución de un riego sanguíneo y un metabolismo apropiados.
El nervio auditivo
 El nervio auditivo o nervio acústico lo forman las terminaciones nerviosas de las células ciliadas al agruparse a nivel del eje central de la cóclea o modiolo.
El nervio auditivo o nervio acústico lo forman las terminaciones nerviosas de las células ciliadas al agruparse a nivel del eje central de la cóclea o modiolo.
El nervio auditivo se encarga de trasmitir los impulsos nerviosos generados en la cóclea a varias estructuras cerebrales especializadas en recibir y reconocer los estímulos auditivos.
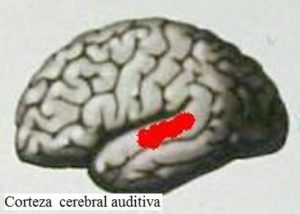
Centros cerebrales auditivos
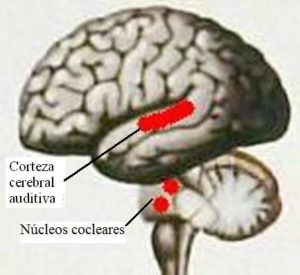 Los centros cerebrales de la audición constituyen el sistema auditivo central, encargado de reconocer y analizar la información auditiva para el desarrollo de las siguientes funciones: localización del sonido y lateralización, discriminación auditiva (diferencias entre sonidos), reconocimiento de patrones sonoros, aspectos temporales de la audición, etc.
Los centros cerebrales de la audición constituyen el sistema auditivo central, encargado de reconocer y analizar la información auditiva para el desarrollo de las siguientes funciones: localización del sonido y lateralización, discriminación auditiva (diferencias entre sonidos), reconocimiento de patrones sonoros, aspectos temporales de la audición, etc.
La primera conexión nerviosa del nervio auditivo se establece a nivel del tronco cerebral con grupos de neuronas que forman los núcleos cocleares. Desde cada grupo de núcleos cocleares (uno en cada lado) se establecen conexiones nerviosas ascendentes con la corteza cerebral auditiva del mismo lado y con la del lado opuesto, por lo que cada hemisferio cerebral recibe información de ambos lados.
El sonido
Qué es el sonido
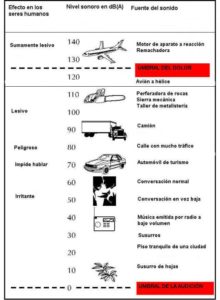 Vivimos rodeados de aire el cual está formado por moléculas en constante movimiento que se propagan en forma de ondas. Las vibraciones que produce una fuente de sonido generan la formación de ondas que se irradian en todas direcciones, siendo percibidas por nuestro oído e identificadas como sonido.
Vivimos rodeados de aire el cual está formado por moléculas en constante movimiento que se propagan en forma de ondas. Las vibraciones que produce una fuente de sonido generan la formación de ondas que se irradian en todas direcciones, siendo percibidas por nuestro oído e identificadas como sonido.
El sonido es una forma de energía física y como tal podemos medirla en cuanto a su frecuencia e intensidad. Las diferencias en la frecuencia e intensidad nos permiten distinguir un sonido de otro.
La intensidad depende de la amplitud de las ondas sonoras emitidas por el objeto que genera el sonido y se mide en Decibelios (dB).
- 0 dB es la intensidad de sonido más débil que el oído humano puede percibir.
- 60 dB es más o menos el nivel normal de una conversación entre dos personas.
- + de 120 dB es doloroso y dañino para el oído humano.
 La frecuencia es el número de vibraciones emitidas en un segundo por el objeto generador del sonido (p.e., los sonidos agudos producen mayor número de vibraciones que los sonidos graves) y se mide en Hercios (Hz).
La frecuencia es el número de vibraciones emitidas en un segundo por el objeto generador del sonido (p.e., los sonidos agudos producen mayor número de vibraciones que los sonidos graves) y se mide en Hercios (Hz).
Un ejemplo de sonidos graves son los emitidos por la rana que estimulan la porción distal de la cóclea; una máquina de coser emite sonidos en frecuencias medias estimulando la porción media de la cóclea; y, una sirena emite sonidos agudos que estimulan la porción proximal de la cóclea.
 El hombre emite sonidos entre 85 y 1.100 Hz y percibe sonidos entre 20 y 20.000 Hz.
El hombre emite sonidos entre 85 y 1.100 Hz y percibe sonidos entre 20 y 20.000 Hz.
- El perro emite sonidos entre 320 y 1.080 Hz y percibe sonidos entre 15 y 50.000 Hz.
- El gato emite sonidos entre 760 y 1.500 Hz y percibe sonidos entre 60 y 65.000 Hz.
- El delfín emite sonidos entre 7.000 y 120.000 Hz y percibe sonidos entre 150 y 150.000 Hz.
Audiograma y audiometría
Audiograma y Audiometría
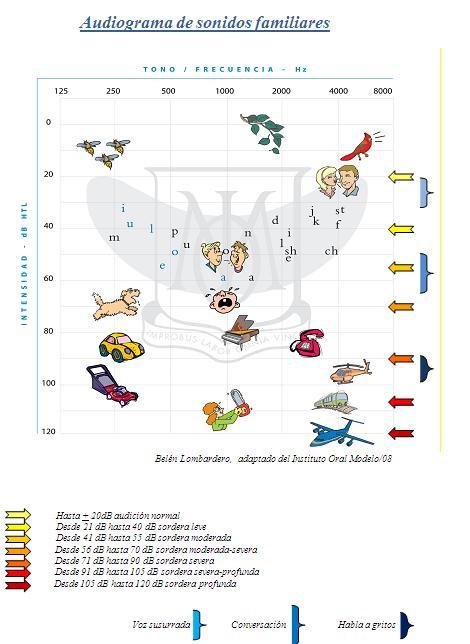
El audiograma representa gráficamente la relación entre las frecuencias y las intensidades de los sonidos que percibe el oído humano.
En el audiograma de tonos puros o audiometría tonal, las frecuencias se representan en líneas verticales de 125 Hz a 8000 Hz (0,125 a 8 kHz) a intervalos de una octava, y las intensidades se representan en líneas horizontales de -10 dB a +120 dB en relación a un punto de referencia establecido a 0 dB.
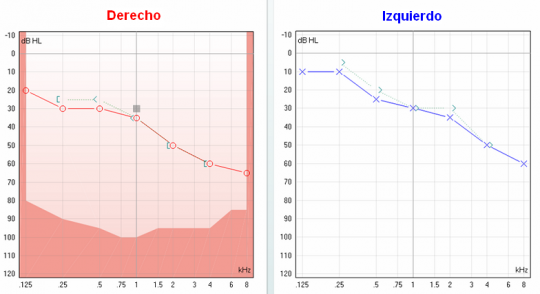
El audiograma permite representar la curva de audición o audiometría de un individuo con los niveles de audición o intensidades mínimas a los que empiezan a percibirse los sonidos en relación a cada una de las frecuencias a que se emiten (umbrales de audición). Ello permite establecer los niveles de audición subjetivos de una persona y comprobar si se encuentran dentro de los límites normales, o muestran una pérdida de audición, la cual se expresa en decibelios de pérdida respecto a la línea de 0 dB (de 0 a +120 dB).
Pérdida de audición y sordera
Pérdida de Audición y Sordera
Introducción
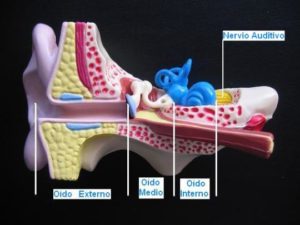 Cada elemento del sistema auditivo (oído externo, oído medio, oído interno, nervio auditivo y centros auditivos del cerebro), realiza funciones muy concretas, que transmite a su vez al siguiente elemento, como eslabones de una cadena.
Cada elemento del sistema auditivo (oído externo, oído medio, oído interno, nervio auditivo y centros auditivos del cerebro), realiza funciones muy concretas, que transmite a su vez al siguiente elemento, como eslabones de una cadena.
Cuando uno o varios elementos del sistema auditivo no realiza su función o lo hace de manera incompleta, se altera el mecanismo de la audición y se produce una pérdida auditiva.
¿Cuándo acudir al especialista?
En principio se debe acudir al otorrinolaringólogo especializado en problemas de audición en cualquier momento de la vida en que se planteen dudas acerca de su audición. Como prevención debe realizarse un estudio de audición:
- Si existen antecedentes familiares de hipoacusia.
- Si ha tomado medicamentos ototóxicos.
- Si el oído le supura o padece otitis.
- Si tiene ruidos (acúfenos) en los oídos.
 Si ha trabajado o trabaja en ambientes ruidosos.
Si ha trabajado o trabaja en ambientes ruidosos.- Si ha practicado o practica deportes en que se producen ruidos intensos (p.e., caza).
- Si tiene dificultad para mantener una conversación con varias personas.
- Si tiene dificultad para seguir una conversación en ambiente ruidoso.
- Si con cierta frecuencia necesita que le repitan alguna palabra.
- Si tiende a aumentar el volumen de la televisión, la radio etc.
Diagnóstico de la sordera
El diagnóstico de la sordera
Introducción
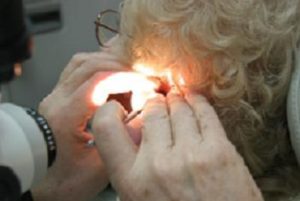 Una vez que acude al otorrinolaringólogo (O.R.L.), éste le examinará los oídos (limpiándolos de cerumen si es necesario), la nariz y la garganta, le realizará un estudio de su audición y puede solicitar otras pruebas cuando lo considere indicado (p.e., estudios radiológicos).
Una vez que acude al otorrinolaringólogo (O.R.L.), éste le examinará los oídos (limpiándolos de cerumen si es necesario), la nariz y la garganta, le realizará un estudio de su audición y puede solicitar otras pruebas cuando lo considere indicado (p.e., estudios radiológicos).
El estudio de la audición se realiza mediante pruebas subjetivas y objetivas que nos aportan datos en relación a si existe o no una alteración auditiva, y en caso afirmativo, de que tipo es, de que grado y que tratamiento requiere.
Pruebas de audición subjetivas
Aunque existen otras pruebas, las más frecuentes son la audiometría tonal, la audiometría verbal y los umbrales de incomodidad. Estas pruebas están condicionadas por la colaboración del paciente y la experiencia del examinador.
La prueba subjetiva básica es la audiometría, que consiste en la presentación por parte del examinador de estímulos sonoros generados por un audiómetro a intensidades y frecuencias conocidas. Los resultados se anotan en un gráfico que se llama audiograma donde se muestra la intensidad mínima a partir de la cual se empiezan a percibir los sonidos (umbral de audición).

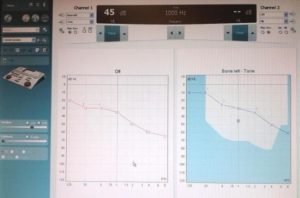
La audiometría puede ser:

 1. Audiometría tonal
1. Audiometría tonal
Prueba subjetiva que requiere la colaboración de la persona a la que se le realiza, utilizada para determinar el nivel de audición al que se empiezan a oír los tonos o sonidos puros a las distintas frecuencias, cuyos resultados se representan en un gráfico o audiograma. Los niveles de audición a los que los sonidos son percibidos por el oído interno se obtienen por vía aérea a través del oído externo y medio utilizando cascos (o en campo libre sin cascos y en entorno tratado acústicamente), y por vía ósea utilizando un vibrador óseo colocado en las mastoides.
2. Audiometría verbal (logoaudiometría)
Prueba subjetiva que define el porcentaje de comprensión de una serie de palabras preestablecidas fonéticamente equilibradas, de dificultad similar y a diferentes intensidades. Requiere la colaboración de la persona a la que se le realiza.
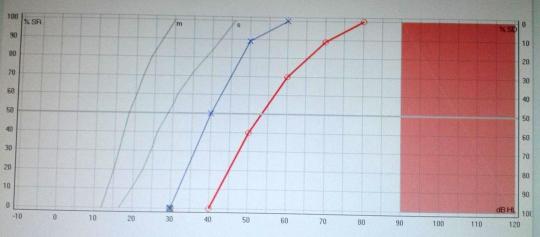
3. Umbrales de incomodidad
Prueba subjetiva que consiste en presentar diferentes estímulos (tonos puros) a varias frecuencias y a intensidades elevadas y determinar si existen, y a qué nivel, molestias al escucharlos.
Pruebas de audición objetivas
Las pruebas objetivas no requieren la colaboración del paciente y pueden ser realizadas desde el nacimiento. Citaremos las más usuales:
1. Otoemisiones acústicas (OEA)
Las OEA se basan en la energía acústica producida por las células ciliadas externas (CCE) de la cóclea, ya sea evocada espontáneamente o provocada tras aplicar un estímulo sonoro y registrada en el conducto auditivo externo (CAE). Las OEA espontáneas son de utilidad clínica limitada.
Las OEA provocadas se clasifican según las características del estímulo en transitorias (OEAET), cuando el estímulo es transitorio y en productos de distorsión (OEAPD) cuando el estímulo es contínuo.
Las OEAET permiten verificar la integridad de la cóclea y se hacen negativas cuando existe una hipoacusia coclear superior a 30-40 dB dB, lo que las hace muy útiles para el despistaje de los problemas de audición incluyendo:
– 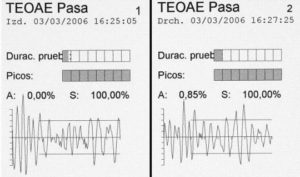 Cribado auditivo:
Cribado auditivo:
- Detección precoz de la hipoacusia
- Cribado escolar
– Diagnóstico topográfico:
- Hipoacusia coclear y retrococlear (neuropatía auditiva).
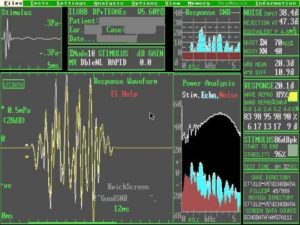
Las OEAPD muestran de forma objetiva la actividad de las CCE y permiten estudiar la reserva celular coclear de regiones frecuenciales de la cóclea, siendo muy útiles sobre todo para el seguimiento de lesiones producidas por trauma acústico y por ototóxicos.
2. Impedanciometría
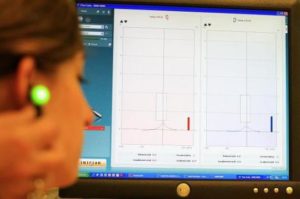 Prueba objetiva para medir sobre todo la función del oído medio por lo que respecta a su presión, función de la trompa de Eustaquio, integridad y movilidad de la membrana timpánica y continuidad de la cadena de huesecillos. La prueba se realiza registrando la movilidad del tímpano introduciendo modificaciones artificiales de presión en el CAE (timpanometría), y registrando la contracción del músculo del estribo en respuesta a estímulos sonoros intensos (reflejo acústico).
Prueba objetiva para medir sobre todo la función del oído medio por lo que respecta a su presión, función de la trompa de Eustaquio, integridad y movilidad de la membrana timpánica y continuidad de la cadena de huesecillos. La prueba se realiza registrando la movilidad del tímpano introduciendo modificaciones artificiales de presión en el CAE (timpanometría), y registrando la contracción del músculo del estribo en respuesta a estímulos sonoros intensos (reflejo acústico).
3. Potenciales evocados auditivos de tronco cerebral (PEATC)
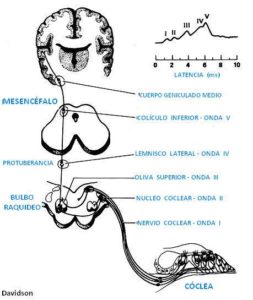
Prueba objetiva que se basa en el registro de la actividad electrofisiológica de la vía nerviosa auditiva hasta niveles medios cerebrales (mesencéfalo), tras estimular el oído (la cóclea) con un estímulo sonoro de características predeterminadas. El registro se caracteriza por una serie de ondas de latencia temprana (10 primeros milisegundos tras el estímulo), relacionadas con las distintas conexiones nerviosas o sinapsis de la vía auditiva, las cuales provocan potenciales eléctricos que se registran en forma de ondas (de 5 a 7). El análisis de algunos de sus parámetros (p.e., latencia, amplitud), son muy útiles para:
1) Establecer los niveles o umbrales de audición aproximados en el rango de frecuencias en el que se emite el estímulo (alrededor de 2000 Hz), contribuyendo así sobre todo a la detección precoz de la hipoacusia en bebés;
2) Detectar lesiones en la vía auditiva y sobre todo a nivel del nervio auditivo (p.e., neuropatía auditiva, tumores);
3) Monitorizar intraoperatoriamente el estado del nervio auditivo cuando existe riesgo de lesionarlo.
4. Potenciales evocados auditivos de tronco cerebral automáticos (PEATC-a)
Prueba objetiva de despistaje o cribado auditivo y de diagnóstico de hipoacusias basada en los PEATC. Analiza la respuesta auditiva en estudio comparándola con un patrón almacenado de respuestas normales, determinando automáticamente si dicha respuesta es normal y “pasa” la prueba, o si la respuesta no cumple los criterios de normalidad y “no pasa” la prueba, dependiendo de que la onda V de los PEATC se identifique o no bilateralmente a 40 dB HL.
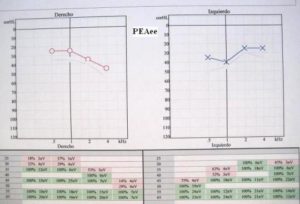
5. Potenciales Evocados Auditivos de estado estable a multifrecuencia (PEAee)
Método objetivo de evaluación de la audición de manera frecuencia-específica para la determinación de umbrales de audición en neonatos y niños. La ventaja que ofrecen los PEAee frente a otras técnicas de potenciales evocados como los PEATC, es que, además de ser una técnica objetiva, determina umbrales auditivos en un amplio espectro y de manera específica en las frecuencias de 500, 1000, 2000 y 4000 Hz. Ello es de gran utilidad en bebés y en niños pequeños para el diagnóstico precoz de la hipoacusia e incluso a cualquier edad cuando la colaboración es insuficiente. Esta prueba permite obtener una gráfica audiométrica similar a una audiometría convencional en las frecuencias que investiga, lo cual es de máxima importancia en bebés con hipoacusia para iniciar la estimulación precoz con audífonos.
Tipos y causas de hipoacusia
Tipos y causas de hipoacusia
La hipoacusia puede clasificarse en diferentes tipos dependiendo de los siguientes criterios:
- Por su causa o etiología
- Por la localización de la lesión
- Por el momento de aparición
- Por el grado o intensidad de la pérdida
1. Por su causa o etiología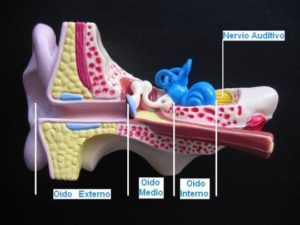
- Hipoacusia genética o hereditaria. La sordera puede estar presente al nacer (congénita), o desarrollarse posteriormente.
- Hipoacusia adquirida. Producida por factores ambientales durante el embarazo (prenatales), en el momento del parto (perinatales), o después del nacimiento (postnatales).
- Hipoacusia idiopática. A veces el origen de la sordera no se puede identificar, siendo de causa desconocida en aproximadamente una tercera parte de los casos.
2. Por la localización de la lesión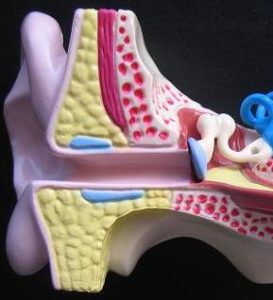
- Hipoacusias conductivas o de transmisión. La alteración se encuentra en el oído externo o medio, el sonido no llega o lo hace muy débilmente al oído interno. La causa más frecuente en niños es la otitis media serosa, siendo menos frecuentes otras causas como colesteatoma, malformaciones, tumores, traumatismos, etc. La mayor parte de las veces pueden curarse con medicación y/o cirugía; cuando no es posible realizar estos tratamientos debe valorarse su corrección mediante el uso de audífonos o implante osteointegrado.
- Hipoacusias neurosensoriales o de percepción. La alteración se encuentra en la cóclea del oído interno (sensorial) y a veces en el nervio auditivo (neural). Las ondas sonoras llegan al oído interno pero de ahí no llegan a transmitirse total o parcialmente al cerebro. Las causas pueden ser no genéticas (producidas por infecciones como la rubeola materna y meningitis; prematuridad, etc.) y genéticas (sindrómicas como los síndromes de Usher, Pendred, Waardenbuerg, Treacher-Collins, Alport, etc; y, no sindrómicas, debidas a diversas mutaciones del ADN). Las lesiones se localizan con más frecuencia en la cóclea aunque a veces afectan al nervio auditivo (p.e., neuropatía auditiva).

- Hipoacusias mixtas. Es cuando se dan a la vez los dos tipos anteriores de hipoacusia.
- Hipoacusia Central. Con menos frecuencia la alteración se encuentra en los centros auditivos del cerebro: el estímulo auditivo llega al cerebro pero éste no es capaz de identificarlo y reconocerlo. Se define como “el déficit en el procesamiento de la información de las señales auditivas o procesamiento auditivo central (PAC), no causado por hipoacusia o por disfunción intelectual”. Los pacientes suelen tener una audición normal pero presentan dificultades en la comprensión del habla.
3. Por el momento de aparición
En relación al desarrollo del lenguaje:
- Hipoacusias perilinguales: se manifiestan cuando el niño está aprendiendo a hablar.
- Hipoacusias postlinguales: se manifiestan después de que el niño empiece a hablar.
4. Por el grado de la pérdida auditiva
El grado de pérdida auditiva viene indicado por el nivel de audición, la gravedad de la lesión que se padece, pero sólo en términos audiológicos. Existen otros factores que determinarán el futuro de un niño, su feliz desarrollo y su integración en la sociedad, como pueden ser el que presente o no otros problemas asociados, que la lesión se produjera antes o después de que empezara a hablar, momento en que se diagnosticó y se inició el tratamiento, colaboración familiar etc.
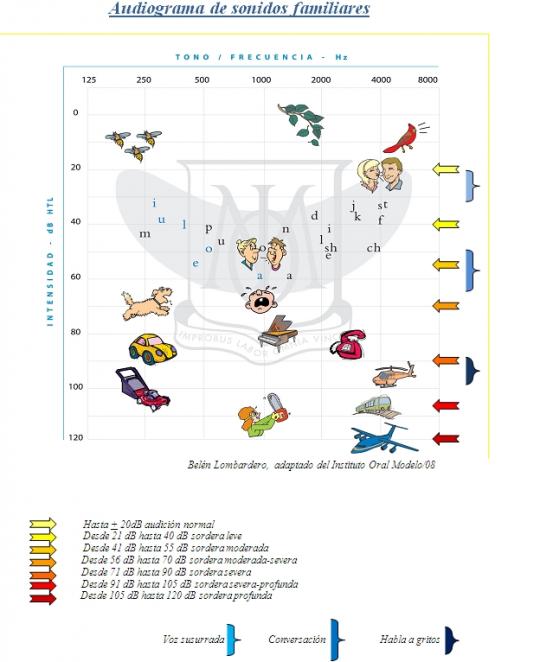
Los grados de hipoacusia se clasifican según el umbral tonal promedio (U.T.P.), esto es, según el promedio entre las frecuencias llamadas conversacionales de la audiometría tonal: 500, 1000 y 2000 Hz.
1. Hipoacusia Leve 21 – 40 dB
2. Hipoacusia Moderada 41 – 55 dB
3. Hipoacusia Moderada-Severa 56 – 70 dB
4. Hipoacusia Severa 71 – 90 dB
5. Hipoacusia Severa-Profunda 91-105 dB
6. Hipoacusia Profunda 106 – 120 dB
7. Cofosis > 120 dB
Los grados 1 y 2 suelen ser los que se diagnostican más tardíamente ya que los niños pueden desarrollar el lenguaje aunque con retraso y alteraciones, presentando dificultades de aprendizaje y falta de atención. El uso de amplificación (audífonos) y la estimulación auditiva les permitirá desarrollar su lenguaje con normalidad.
Los grados 3 y 4 tendrán retraso del lenguaje, problemas del habla y dificultades para el aprendizaje. Requerirán el uso de amplificación temprana y estimulación auditiva ya que la percepción del habla con audífonos será muy buena.
El grado 5 se encuentra por debajo de los niveles del habla, sin tratamiento no tendrán acceso al lenguaje hablado, requerirán el uso de amplificación y tratamiento logopédico que será de vital importancia que se inicien lo más rápida y eficazmente posible. Deberá valorarse el implante coclear en aquellos casos en los que los resultados con audífonos tras un tiempo de uso, no sean satisfactorios.
Los grados 6 y 7 presentan una audición muy deteriorada o ausente por lo que deberá considerarse desde un principio el tratamiento mediante implante coclear.
Hipoacusias de conducción
Hipoacusias de conducción y su tratamiento
Introducción
 Las hipoacusias de conducción están producidas por lesiones a nivel del oído externo y/o del oído medio. En general su tratamiento tiene un buen pronóstico, existiendo varias opciones:
Las hipoacusias de conducción están producidas por lesiones a nivel del oído externo y/o del oído medio. En general su tratamiento tiene un buen pronóstico, existiendo varias opciones:
- Tratamiento farmacológico
- Tratamiento quirúrgico
- Tratamiento audioprotésico
- Prótesis implantable por conducción ósea (sistema BAHA)
- Implantes de oído medio
Los tratamientos farmacológico y quirúrgico suelen ser prioritarios en este tipo de hipoacusias resolviendo y/o paliando la mayoría de ellas. Las prótesis auditivas o audífonos y los implantes osteointegrados constituyen una segunda opción en casos seleccionados no susceptibles de mejorar con los tratamientos previos.
Tapón de cerumen
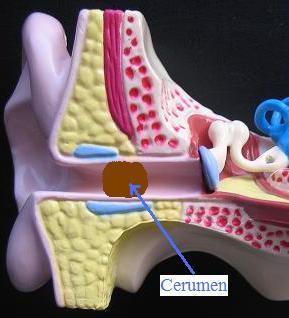 El cerumen o la cera lo producen glándulas de la piel del conducto auditivo externo (CAE) ejerciendo una función protectora de la misma (p.e., de infecciones).
El cerumen o la cera lo producen glándulas de la piel del conducto auditivo externo (CAE) ejerciendo una función protectora de la misma (p.e., de infecciones).
Cuando se acumula en exceso se forma un tapón en el CAE o tapón de cerumen que puede producir hipoacusia de conducción que se resuelve fácilmente extrayéndolo mediante lavado con una jeringa apropiada para ello, o mediante otro procedimiento que se considere adecuado (p.e. aspirándolo) especialmente en pacientes con antecedentes de perforación timpánica en los que no es recomendable mojar el oído. Dada la función protectora que ejerce la cera sobre la piel no recomendamos su higiene escrupulosa introduciendo objetos en el CAE (p.e., bastoncillos, puntas de toallas, etc.) que irritan la piel dejándola desprotegida.
Otitis externa
 Es la infección más frecuente del oído externo, afecta a la piel del CAE ya sea de forma difusa produciendo su engrosamiento que estrecha el CAE, o de forma localizada en uno de los folículos pilosos localizados de su tercio externo que puede dar lugar a un forúnculo.
Es la infección más frecuente del oído externo, afecta a la piel del CAE ya sea de forma difusa produciendo su engrosamiento que estrecha el CAE, o de forma localizada en uno de los folículos pilosos localizados de su tercio externo que puede dar lugar a un forúnculo.
La piel del tercio externo del CAE contiene pelos y glándulas sebaceas; estas producen cerumen que constituye una barrera química contra las infecciones y, junto con los pelos, dificulta la entrada de cuerpos extraños. En verano, el contacto frecuente con el agua produce el lavado reitado del CAE eliminando el cerumen y con ello un mecanismo contra la infección. En dichas circunstancias una pequeña solución de continuidad, erosión o mínima herida en la capa superficial de la piel favorece la entrada de bacterias que facilitan su infección u otitis externa.
La otitis externa la favorecen:
a) La maceración de la piel: baños prolongados, retención de agua en el CAE
b) Erosiones de la piel: secados vigorosos con puntas de toallas a menudo sucias, rascado reiterado con las uñas o instrumentos sólidos, introducción de bastoncillos, etc.
c) Enfermedades de la piel: dermatitis, eczema, etc.
d) Aguas contaminadas
El inicio de una otitis externa debe sospecharse en verano sobre todo si aparece dolor espontáneo o al tocarse el oído, sensación de oído taponado y en caso de picor o escozor persistentes. El dolor, inicialmente leve, puede llegar a ser muy intenso, por lo que es recomendable consultar con un especialista cuando se inicien los síntomas.
 Medidas preventivas que a menudo disminuyen el riesgo de padecer una otitis externa:
Medidas preventivas que a menudo disminuyen el riesgo de padecer una otitis externa:
- Evitar baños muy prolongados.
- Mantener secos los oídos no permitiendo que quede agua retenida.
- Utilizar tapones y gorros de baño en personas con antecedentes de otitis. A ser posible, los tapones es recomendable hacerlos a medida.
- Acudir al otorrinolaringólogo al principio del verano en caso de tener tapones de cerumen muy a menudo.
- No dañar, ni traumatizar la piel del CAE mediante la higiene rigurosa (uso reiterado de bastoncillos), o secados vigorosos (punta de toallas), o rascarse con las uñas, etc.
- No bañarse en aguas contaminadas.
Otitis media serosa
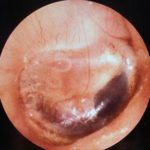 Se caracteriza por taponamiento e hipoacusia (sin supuración ni dolor de oído), producidos por la presencia de líquido seroso y/o mucoso en la cavidad del oído medio, generalmente consecuencia de una alteración de la función de la trompa de Eustaquio. Consecuencia sobre todo de inflamaciones producidas por catarros, obstrucciones por lesiones localizadas en la porción más posterior de la nariz, etc., siendo más frecuente en niños que en adultos.
Se caracteriza por taponamiento e hipoacusia (sin supuración ni dolor de oído), producidos por la presencia de líquido seroso y/o mucoso en la cavidad del oído medio, generalmente consecuencia de una alteración de la función de la trompa de Eustaquio. Consecuencia sobre todo de inflamaciones producidas por catarros, obstrucciones por lesiones localizadas en la porción más posterior de la nariz, etc., siendo más frecuente en niños que en adultos.
 La obstrucción de la trompa de Eustaquio favorece que la presión en la cavidad timpánica se haga negativa en relación a la ambiental provocando la retracción o introducción progresiva del tímpano en dicha cavidad dificultando la trasmisión del sonido (riesgo de hipoacusia de conducción). En casos crónicos, la introducción de la membrana timpánica puede ser profunda incluyendo la piel del CAE que la cubre (riesgo de que se forme un colesteatoma en el oído medio), si no se toman las medidas adecuadas para prevenirlo.
La obstrucción de la trompa de Eustaquio favorece que la presión en la cavidad timpánica se haga negativa en relación a la ambiental provocando la retracción o introducción progresiva del tímpano en dicha cavidad dificultando la trasmisión del sonido (riesgo de hipoacusia de conducción). En casos crónicos, la introducción de la membrana timpánica puede ser profunda incluyendo la piel del CAE que la cubre (riesgo de que se forme un colesteatoma en el oído medio), si no se toman las medidas adecuadas para prevenirlo.
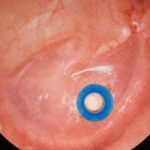 El tratamiento en las fases iniciales es médico o farmacológico obteniéndose la remisión de la otitis en muchos casos. En aquellos casos de otitis media serosa persistente que no responde al tratamiento médico puede ser necesario el drenaje del líquido del oído medio a través del tímpano con la colocación de un tubo de ventilación en el mismo y, cuando el caso lo requiere, el tratamiento asociado de las causas que más a menudo producen la otitis (p.e. alergias). El tubo de ventilación queda insertado en el tímpano durante algunos meses pudiendo ser eliminado espontáneamente o requerir su extracción tras la resolución de la otitis.
El tratamiento en las fases iniciales es médico o farmacológico obteniéndose la remisión de la otitis en muchos casos. En aquellos casos de otitis media serosa persistente que no responde al tratamiento médico puede ser necesario el drenaje del líquido del oído medio a través del tímpano con la colocación de un tubo de ventilación en el mismo y, cuando el caso lo requiere, el tratamiento asociado de las causas que más a menudo producen la otitis (p.e. alergias). El tubo de ventilación queda insertado en el tímpano durante algunos meses pudiendo ser eliminado espontáneamente o requerir su extracción tras la resolución de la otitis.
Otitis media aguda
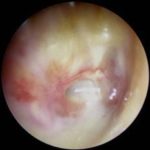 Producida por la infección bacteriana del oído medio (p.e., sobre la base de una otitis serosa), se caracteriza sobre todo por dolor intenso de oído (otalgia), sensación de taponamiento e hipoacusia y a menudo supuración u otorrea.
Producida por la infección bacteriana del oído medio (p.e., sobre la base de una otitis serosa), se caracteriza sobre todo por dolor intenso de oído (otalgia), sensación de taponamiento e hipoacusia y a menudo supuración u otorrea.
El tratamiento es farmacológico aunque algunos casos pueden requerir el drenaje del líquido purulento del oído medio y la colocación de un tubo de ventilación en el tímpano.
Otitis media crónica
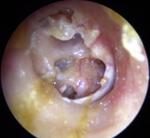 Es una inflamación y/o infección persistente o recurrente del oído medio que se caracteriza por supuración de oído, hipoacusia de conducción y perforación timpánica.
Es una inflamación y/o infección persistente o recurrente del oído medio que se caracteriza por supuración de oído, hipoacusia de conducción y perforación timpánica.
Puede ser consecuencia de infecciones de nariz y garganta que producen una inflamación de la trompa de Eustaquio que a su vez produce una inflamación de la mucosa del oído medio y otitis media de repetición; la penetración de piel del conducto auditivo externo en el oído medio (p.e., a través de una perforación timpánica) y su posterior crecimiento erosionando el hueso del oído con el que contacta da lugar a un colesteatoma (lesión benigna pero con capacidad de destruir hueso), característico de otra forma clínica también frecuente de otitis media de repetición. El tratamiento es esencialmente quirúrgico (aunque puede ir precedido de un tratamiento médico en fases agudas de la enfermedad) y el objetivo prioritario es erradicar la infección, generalmente mediante una timpanoplástia con mastoidectomía (intervención que elimina las lesiones del oído medio incluyendo las de la caja timpánica y las del hueso de la mastoides). El tratamiento de la hipoacusia de conducción es un objetivo secundario a la curación de la otitis media, está relacionado con el tratamiento de sus secuelas a nivel de la membrana timpánica y/o de la cadena de huesecillos o secuelas post-otíticas y lo comentamos en dicho capítulo.
Secuelas post-otíticas
 Son secuelas no infecciosas de la otitis media crónica (OMC) la cual puede adquirir varias formas clínicas, generalmente sobre la base de una infección crónica del oído medio (p.e.. infección crónica de la mastoides o mastoiditis crónica, otitis media crónica con colesteatoma), a menudo con hipoacusia de conducción asociada. El tratamiento curativo (farmacológico y/o quirúrgico) de la OMC es prioritario en relación al de la pérdida de audición que pueda producirse.
Son secuelas no infecciosas de la otitis media crónica (OMC) la cual puede adquirir varias formas clínicas, generalmente sobre la base de una infección crónica del oído medio (p.e.. infección crónica de la mastoides o mastoiditis crónica, otitis media crónica con colesteatoma), a menudo con hipoacusia de conducción asociada. El tratamiento curativo (farmacológico y/o quirúrgico) de la OMC es prioritario en relación al de la pérdida de audición que pueda producirse.
Las secuelas no infecciosas de la OMC son causa frecuente de hipoacusia de conducción destacando entre ellas las perforaciones timpánicas y las lesiones de la cadena de huesecillos, que pueden presentarse aisladas o asociadas, siendo la hipoacusia en ambos casos muy a menudo susceptible de tratamiento quirúrgico mediante una técnica común denominada timpanoplástia.
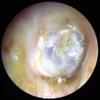
1. Perforaciones timpánicas
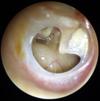 Aunque en general no producen muchos síntomas, dependiendo de su extensión y localización pueden producir hipoacusia de grado leve (con menos frecuencia leve-moderado) e implican el riesgo de supuraciones recurrentes esporádicas (cuya cicatrización puede fijar la cadena de huesecillos aumentando la hipoacusia), sobre todo coincidiendo con la entrada de agua en el oído que debe evitarse previniéndolo al ducharse, bañarse, etc., tapándose el oído (tapones para baño hechos a medida). Por ello se recomienda reparar la perforación timpánica mediante tratamiento quirúrgico, cuyos beneficios implican el cierre de la perforación y la mejoría de la pérdida auditiva en la mayoría de los casos.
Aunque en general no producen muchos síntomas, dependiendo de su extensión y localización pueden producir hipoacusia de grado leve (con menos frecuencia leve-moderado) e implican el riesgo de supuraciones recurrentes esporádicas (cuya cicatrización puede fijar la cadena de huesecillos aumentando la hipoacusia), sobre todo coincidiendo con la entrada de agua en el oído que debe evitarse previniéndolo al ducharse, bañarse, etc., tapándose el oído (tapones para baño hechos a medida). Por ello se recomienda reparar la perforación timpánica mediante tratamiento quirúrgico, cuyos beneficios implican el cierre de la perforación y la mejoría de la pérdida auditiva en la mayoría de los casos.
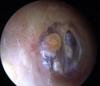
2. Alteraciones de la cadena de huesecillos
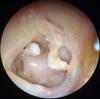 Estas alteraciones producen en la mayoría de los casos una hipoacusia de conducción o mixta generalmente de grado moderado (con menos frecuencia leve-moderado) susceptibles de corregir mediante tratamiento quirúrgico. Dependiendo del tipo y de la extensión de la lesión el tratamiento quirúrgico repara el defecto de la cadena osicular utilizando diversos materiales que restablecen su continuidad. La técnica utilizada para reconstruir la cadena de huesecillos puede realizarse aisladamente si el tímpano está íntegro o en combinación con la reconstrucción del tímpano si este está perforado.
Estas alteraciones producen en la mayoría de los casos una hipoacusia de conducción o mixta generalmente de grado moderado (con menos frecuencia leve-moderado) susceptibles de corregir mediante tratamiento quirúrgico. Dependiendo del tipo y de la extensión de la lesión el tratamiento quirúrgico repara el defecto de la cadena osicular utilizando diversos materiales que restablecen su continuidad. La técnica utilizada para reconstruir la cadena de huesecillos puede realizarse aisladamente si el tímpano está íntegro o en combinación con la reconstrucción del tímpano si este está perforado.
3. Timpanoplastia
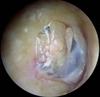 Es una intervención quirúrgica que tiene por objeto reparar alteraciones de la membrana timpánica (sobre todo perforaciones), o de la cadena de huesecillos, o de ambas. Está indicada sobre todo en casos de secuelas no infecciosas de otitis medias crónicas y también en caso de supuraciones intermitentes de oído que no responden a tratamientos conservadores. Se realiza mediante visión microscópica a través del conducto auditivo externo o a través de una incisión por detrás de la oreja.
Es una intervención quirúrgica que tiene por objeto reparar alteraciones de la membrana timpánica (sobre todo perforaciones), o de la cadena de huesecillos, o de ambas. Está indicada sobre todo en casos de secuelas no infecciosas de otitis medias crónicas y también en caso de supuraciones intermitentes de oído que no responden a tratamientos conservadores. Se realiza mediante visión microscópica a través del conducto auditivo externo o a través de una incisión por detrás de la oreja.
4. Miringoplastia
 La reparación de la membrana timpánica o miringoplastia se realiza con tejidos del propio paciente (p.e.: fascia del músculo temporal) colocándolos a modo de injerto sobre el área perforada o sobre áreas atrofiadas del tímpano a las que sea recomendable dar mas consistencia, obteniéndose buenos resultados en la mayoría de los casos.
La reparación de la membrana timpánica o miringoplastia se realiza con tejidos del propio paciente (p.e.: fascia del músculo temporal) colocándolos a modo de injerto sobre el área perforada o sobre áreas atrofiadas del tímpano a las que sea recomendable dar mas consistencia, obteniéndose buenos resultados en la mayoría de los casos.
5. Reconstrucción de la cadena de huesecillos
 La reparación de la cadena de huesecillos o reconstrucción osicular puede realizarse con tejidos del paciente (p.e.: huesecillos, cartílago), o con prótesis de diversos materiales cuya biocompatibilidad o tolerancia ha sido ampliamente contrastada. La manipulación adecuada del material a utilizar a través del microscopio quirúrgico permite reestablecer la continuidad de la cadena osicular de manera estable y móvil. Aunque en gran parte de los casos que así lo requieren la reparación del tímpano y de la cadena osicular puede realizarse en una sola operación (reconstrucción tímpano-osicular), dependiendo del tipo y de las características de la lesión la reconstrucción osicular puede requerir una operación adicional. La intervención ofrece los beneficios de obtener un oido sano, con un tímpano íntegro, que se puede mojar sin peligro en gran parte de los casos. En reconstrucciones de la cadena osicular la recuperación de la pérdida de audición depende del tipo y de las características de la lesión.
La reparación de la cadena de huesecillos o reconstrucción osicular puede realizarse con tejidos del paciente (p.e.: huesecillos, cartílago), o con prótesis de diversos materiales cuya biocompatibilidad o tolerancia ha sido ampliamente contrastada. La manipulación adecuada del material a utilizar a través del microscopio quirúrgico permite reestablecer la continuidad de la cadena osicular de manera estable y móvil. Aunque en gran parte de los casos que así lo requieren la reparación del tímpano y de la cadena osicular puede realizarse en una sola operación (reconstrucción tímpano-osicular), dependiendo del tipo y de las características de la lesión la reconstrucción osicular puede requerir una operación adicional. La intervención ofrece los beneficios de obtener un oido sano, con un tímpano íntegro, que se puede mojar sin peligro en gran parte de los casos. En reconstrucciones de la cadena osicular la recuperación de la pérdida de audición depende del tipo y de las características de la lesión.
Otoesclerosis
 La otoesclerosis es la forma más común de hipoacusia conductiva progresiva hereditaria en adultos y aunque puede manifestarse en la adolescencia suele hacerlo en la mayoría de los casos entre las edades de 20 a 50 años. Se caracterizada por la formación de depósitos anormales de hueso en el oído (o focos otoesclerosos) que a menudo fijan o anquilosan la platina del estribo limitando o impidiendo la transmisión sonora a través de la cadena de huesecillos (martillo, yunque y estribo), a nivel del estribo y produciendo una hipoacusia de conducción. La otoesclerosis puede afectar también a la cóclea produciendo una hipoacusia neurosensorial, aunque en estos casos se manifiesta más a menudo como una hipoacusia mixta.
La otoesclerosis es la forma más común de hipoacusia conductiva progresiva hereditaria en adultos y aunque puede manifestarse en la adolescencia suele hacerlo en la mayoría de los casos entre las edades de 20 a 50 años. Se caracterizada por la formación de depósitos anormales de hueso en el oído (o focos otoesclerosos) que a menudo fijan o anquilosan la platina del estribo limitando o impidiendo la transmisión sonora a través de la cadena de huesecillos (martillo, yunque y estribo), a nivel del estribo y produciendo una hipoacusia de conducción. La otoesclerosis puede afectar también a la cóclea produciendo una hipoacusia neurosensorial, aunque en estos casos se manifiesta más a menudo como una hipoacusia mixta.
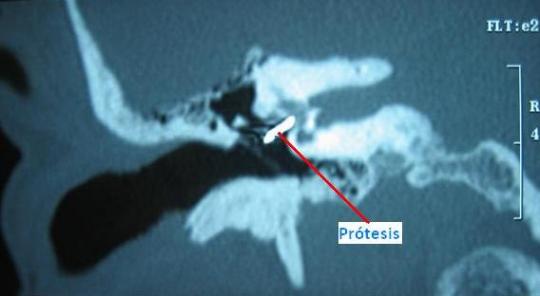
Tanto en casos con hipoacusia de conducción como mixta se recomienda el tratamiento quirúrgico. Este consiste en restaurar la transmisión sonora a nivel de la platina interponiendo una prótesis o pistón entre el yunque y la ventana oval donde se localiza la platina, realizando un simple orificio en la misma (estapedotomía) o extrayéndola parcial o totalmente (estapedectomía).
Estapedectomía-Estapedotomía
 Es una intervención orientada a corregir el defecto de audición creado por la otoesclerosis, sustituyendo el estribo (Estapedectomía) o parte del mismo (Estapedotomía) por una prótesis, facilitando así la transmisión del sonido, lo que permite recuperar la pérdida de audición.
Es una intervención orientada a corregir el defecto de audición creado por la otoesclerosis, sustituyendo el estribo (Estapedectomía) o parte del mismo (Estapedotomía) por una prótesis, facilitando así la transmisión del sonido, lo que permite recuperar la pérdida de audición.
La operación se realiza a través del conducto auditivo externo (CAE), sin incisiones externas visibles (excepto en conductos estrechos) y con la ayuda de un microscopio quirúrgico. La intervención tiene por objeto exclusivamente recuperar la audición y no influir sobre la evolución de los ruidos de oído (acúfenos), que pueden acompañar a la pérdida de audición. En la gran mayoría de los casos se puede recuperar toda la pérdida auditiva correspondiente al defecto de transmisión.

Hipoacusias postraumáticas
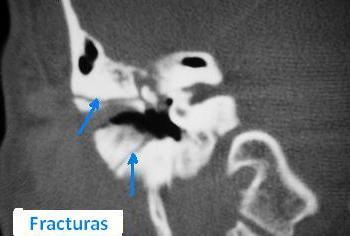 Los traumatismos en general son una causa frecuente de hipoacusia, sordera y vértigo dadas las variadas circunstancias (p.e., accidentes laborales y de tráfico, actividades deportivas y recreativas, etc.) y formas (p.e., traumatismos directos en la cabeza, heridas penetrantes a través del CAE, cambios de presión ambiental, etc.), en que pueden producirse.
Los traumatismos en general son una causa frecuente de hipoacusia, sordera y vértigo dadas las variadas circunstancias (p.e., accidentes laborales y de tráfico, actividades deportivas y recreativas, etc.) y formas (p.e., traumatismos directos en la cabeza, heridas penetrantes a través del CAE, cambios de presión ambiental, etc.), en que pueden producirse.
Los traumatismos directos en la región del oído pueden producir fracturas del hueso que contiene los órganos de la audición (fracturas del hueso temporal o peñasco), pudiendo dar lugar a hemorragias del oído a través del CAE (otorragia), roturas del tímpano, lesiones de la cadena de huesecillos y de las paredes del oído interno (p.e., fisuras o fístulas), etc, que a menudo producen pérdida de audición transitoria o permanente, a veces con alteraciones del equilibrio asociadas. Dichos síntomas pueden producirlos también heridas penetrantes a través del CAE (p.e., introducción de instrumentos punzantes accidental o intencionadamente).
 Otra forma de traumatismo frecuente en la actualidad estrechamente relacionado con el aumento de los viajes en avión y la práctica de deportes submarinos, es el barotrauma ótico consecuencia de los cambios graduales de la presión ambiental, a menudo asociados a una deficiente función de la trompa de Eustaquio (p.e.: producida por catarros nasales), y a la dificultad para igualar dicha presión con la de la cavidad del oído medio. Son síntomas característicos el dolor, la sensación de taponamiento en el oído y la pérdida de audición relacionados con la retracción del tímpano, a veces con un hematoma en el mismo y secreción serosa o sanguinolenta en el oído medio.
Otra forma de traumatismo frecuente en la actualidad estrechamente relacionado con el aumento de los viajes en avión y la práctica de deportes submarinos, es el barotrauma ótico consecuencia de los cambios graduales de la presión ambiental, a menudo asociados a una deficiente función de la trompa de Eustaquio (p.e.: producida por catarros nasales), y a la dificultad para igualar dicha presión con la de la cavidad del oído medio. Son síntomas característicos el dolor, la sensación de taponamiento en el oído y la pérdida de audición relacionados con la retracción del tímpano, a veces con un hematoma en el mismo y secreción serosa o sanguinolenta en el oído medio.
 El traumatismo por explosión es consecuencia de un estallido brusco y del cambio súbito de presión ambiental que genera una onda expansiva cuya intensidad y duración son determinantes, produciendo a menudo perforaciones timpánicas y lesiones del oído medio (cadena de huesecillos), asociadas frecuentemente a lesiones del oído interno con acúfenos y pérdida de audición.
El traumatismo por explosión es consecuencia de un estallido brusco y del cambio súbito de presión ambiental que genera una onda expansiva cuya intensidad y duración son determinantes, produciendo a menudo perforaciones timpánicas y lesiones del oído medio (cadena de huesecillos), asociadas frecuentemente a lesiones del oído interno con acúfenos y pérdida de audición.
Los traumatismos también pueden producir pérdida de audición neurosensorial, incluso sin fractura ni lesiones clínicas aparentes en el oído, atribuyéndose a la contusión del oído interno y al daño de sus órganos receptores.
El tratamiento está en relación con el de las secuelas postraumáticas que se hayan producido en la membrana tímpánica (perforaciones timpánicas), en la cadena osicular (interrupciones, luxaciones) y en el oído interno.
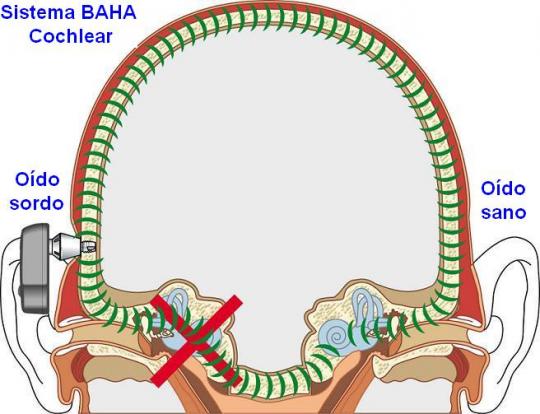
Prótesis implantable por conducción ósea (sistema BAHA)
 El BAHA (Bone-Anchored Hearing Aid), es una prótesis auditiva por conducción ósea que se implanta en el hueso temporal por detrás de la oreja. Consta de un implante de titanio que se fija al hueso mediante una intervención quirúrgica y de un procesador externo de sonido cuyas vibraciones son trasmitidas a través del implante y del hueso, por conducción ósea, al oído interno.
El BAHA (Bone-Anchored Hearing Aid), es una prótesis auditiva por conducción ósea que se implanta en el hueso temporal por detrás de la oreja. Consta de un implante de titanio que se fija al hueso mediante una intervención quirúrgica y de un procesador externo de sonido cuyas vibraciones son trasmitidas a través del implante y del hueso, por conducción ósea, al oído interno.
 El implante se realiza en casos con hipoacusia de conducción o mixta no susceptibles de mejorar con tratamientos médicos ni quirúrgicos (p.e., cirugía reconstructiva del oído externo y/o medio) y que en general que no pueden beneficiarse del uso de audífonos (p.e., malformaciones congénitas del oído externo y/o medio, determinados síndromes, etc.).
El implante se realiza en casos con hipoacusia de conducción o mixta no susceptibles de mejorar con tratamientos médicos ni quirúrgicos (p.e., cirugía reconstructiva del oído externo y/o medio) y que en general que no pueden beneficiarse del uso de audífonos (p.e., malformaciones congénitas del oído externo y/o medio, determinados síndromes, etc.).
El sistema BAHA envía el sonido amplificado directamente al oído interno a través del hueso evitando así el oído externo y el oído medio. Así el sonido pasa del oído interno al nervio auditivo y al cerebro que reconocerá el sonido.
Además, pacientes con pérdida auditiva neurosensorial profunda o cofosis de un solo oído (p.e., sordera brusca, pacientes intervenidos de neurinoma, etc.), deben ser valorados como posibles candidatos al uso del sistema BAHA. El procesador implantado en el lado con sordera envía el sonido a través de los huesos de la cabeza al oído interno sano.
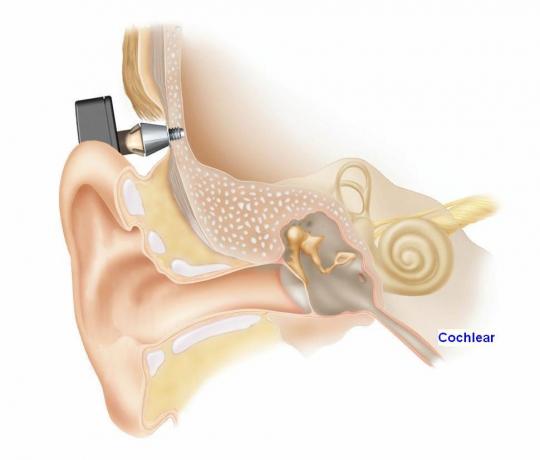
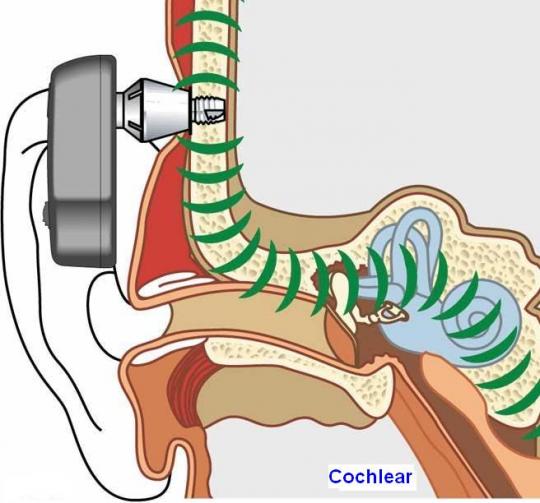
Implantes de oído medio
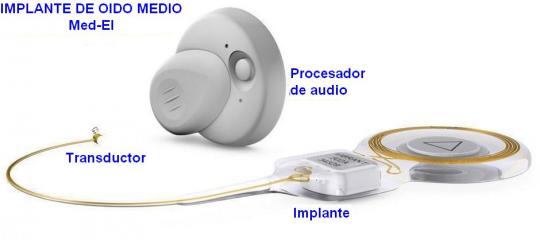 Es un pequeño dispositivo que se implanta quirúrgicamente en el oído medio y que transforma los sonidos en vibraciones mecánicas que se transmiten del oído medio al oído interno.
Es un pequeño dispositivo que se implanta quirúrgicamente en el oído medio y que transforma los sonidos en vibraciones mecánicas que se transmiten del oído medio al oído interno.
Consta de dos partes que mostramos tomando como ejemplo el implante Vibrant Soundbridge de Medel:
1) Una interna o implante que contiene una unidad magnética para mantener sujeta la parte externa, el mecanismo vibratorio y un diminuto transductor (Floating Mass Transducer), que hace vibrar la estructura del oído medio a la que se acopla; y,
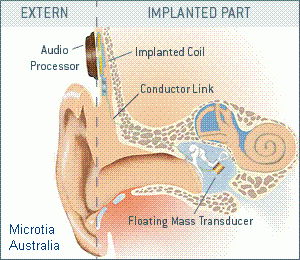 2) Una parte externa o procesador de audio con otra unidad magnética que se adhiere a la parte interna en la cabeza del paciente pudiendo taparse con el pelo y que contiene una batería, un micrófono y un procesador digital.
2) Una parte externa o procesador de audio con otra unidad magnética que se adhiere a la parte interna en la cabeza del paciente pudiendo taparse con el pelo y que contiene una batería, un micrófono y un procesador digital.
El implante de oído medio está indicado en pacientes con hipoacusias neurosensoriales de grado leve a severo que no están satisfechos con los audífonos convencionales o que no pueden utilizarlos. El implante también está indicado en hipoacusias conductivas o mixtas en que los resultados de los tratamientos quirúrgicos convencionales no han sido satisfactorios (p.e., reconstrucciones tímpano-osiculares) o sin opciones de mejorar con dichos tratamientos (p.e., determinadas secuelas de otitis media crónica y malformaciones de oído externo y/o medio).
Hipoacusias neurosensoriales
Hipoacusias neurosensoriales y su tratamiento
Introducción
Las hipoacusias neurosensoriales las producen sobre todo lesiones a nivel de las estructuras sensoriales de la cóclea o caracol (hipoacusia sensorial) y/o de las fibras del nervio auditivo (hipoacusias neurales). En la actualidad no existe ningún tratamiento que cure este tipo de pérdidas de audición por lo que debemos hablar de tratamientos paliativos es decir, tratamientos que corrigen el déficit funcional disminuyendo sus repercusiones.
Dichos tratamientos incluyen:
- La amplificación mediante el uso de audífonos
- El tratamiento mediante implantes cocleares u otro tipo de implantes
- El tratamiento logopédico.
El otorrinolaringólogo indicará y aconsejará el tratamiento más conveniente en función del grado y las características de la hipoacusia.
Causas frecuentes de hipoacusias neurosensoriales.
1. Hipoacusia en personas mayores o presbiacusia
 Es la pérdida de audición progresiva asociada a la edad que tiene lugar en personas mayores. Aunque las estadísticas varían, afecta a alrededor del 30-35% de las personas con edades comprendidas entre los 65 a 75 años y a alrededor del 40-50% de las personas mayores de 75 años.
Es la pérdida de audición progresiva asociada a la edad que tiene lugar en personas mayores. Aunque las estadísticas varían, afecta a alrededor del 30-35% de las personas con edades comprendidas entre los 65 a 75 años y a alrededor del 40-50% de las personas mayores de 75 años.
La presbiacusia se atribuye a diversas causas, sobre todo a los cambios que tienen lugar con la edad en el oído interno (algunos en relación con el riego sanguíneo) aunque también pueden contribuir cambios en las vías nerviosas auditivas cerebrales; otros factores que también producen hipoacusia neurosensorial a los que el paciente haya podido exponerse (p.e.: ambiente ruidoso, fármacos ototóxicos, factores hereditarios, etc), pueden tener efectos acumulativos sobre la presbiacusia. La pérdida de audición es similar en ambos oídos afectando sobre todo a las frecuencias agudas o tonos altos (lo que impide oír adecuadamente timbres de puertas y teléfonos por ejemplo). Como su desarrollo es progresivo muchas personas mayores no son conscientes de que su audición está disminuyendo y deteriorándose. A menudo creen que las personas de su entorno (sus familiares más próximos) no les hablan alto y claro, suelen entender mejor a hombres que a mujeres (en cuya voz predominan los tonos altos) y, en general, entienden mal las conversaciones, especialmente en reuniones familiares o en ambiente ruidoso. La presbiacusia no tiene tratamiento curativo pero hay varias formas de paliar la pérdida auditiva y sus efectos.
En general, el tratamiento más frecuente es la amplificación mediante audífonos y, aunque el grado de beneficio puede variar dependiendo de las características de la pérdida auditiva, la mayor parte de las personas con presbiacusia pueden beneficiarse de su uso.
2. Hipoacusia inducida por el ruido (trauma acústico)
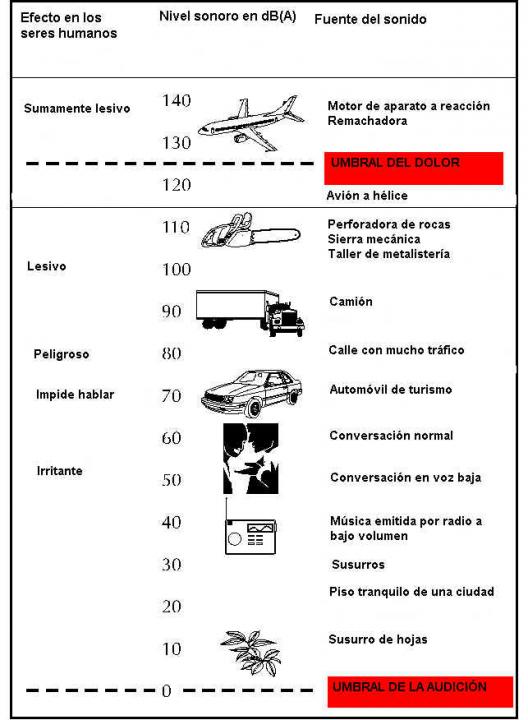 Es la pérdida de audición producida por la exposición continuada a ruidos intensos o por una exposición breve a un ruido igualmente intenso. Ambas formas de exposición al ruido pueden lesionar los receptores auditivos del oído interno o células ciliadas produciendo una hipoacusia neurosensorial generalmente irreversible y progresiva si la exposición al ruido continúa. La exposición al ruido ya sea breve o continua también puede producir una pérdida de audición temporal que se recupera si se interrumpe dicha exposición. En ambos casos la pérdida auditiva suele acompañarse de acúfenos o ruidos de oído, a menudo el primer síntoma del efecto nocivo de la exposición al ruido en el oído interno.
Es la pérdida de audición producida por la exposición continuada a ruidos intensos o por una exposición breve a un ruido igualmente intenso. Ambas formas de exposición al ruido pueden lesionar los receptores auditivos del oído interno o células ciliadas produciendo una hipoacusia neurosensorial generalmente irreversible y progresiva si la exposición al ruido continúa. La exposición al ruido ya sea breve o continua también puede producir una pérdida de audición temporal que se recupera si se interrumpe dicha exposición. En ambos casos la pérdida auditiva suele acompañarse de acúfenos o ruidos de oído, a menudo el primer síntoma del efecto nocivo de la exposición al ruido en el oído interno.
Ejemplos de ruidos que pueden causar este tipo de hipoacusia son explosiones (armas de fuego, petardos), determinados herramientas laborales (sierras mecánicas, martillos neumáticos), etc., especialmente si emiten ruidos de 120 a 140 decibelios. Sonidos por debajo de 75 dB no implican riesgo de dañar el oído (una conversación normal alcanza una intensidad de 60 dB y el ruido del tráfico llega hasta 80 dB).
La forma más frecuente de hipoacusia producida por el ruido es la exposición continuada en ambientes laborales sobre todo industriales (hipoacusia o sordera profesional), cuya manifestación principal es el deterioro progresivo de la comunicación, precedido de sensación subjetiva de hipoacusia, a menudo distorsión de algunos sonidos, y ruidos en el oído, intermitentes o continuos.
El tratamiento más efectivo es la prevención (asociada a campañas de información sobre los efectos nocivos del ruido) mediante el uso de protectores (p.e.: tapones, cascos, protectores a medida con filtros acústicos para diferentes tipos de ruido, etc.) en ambientes laborales, en entornos recreativo-deportivos (p.e.: ejercicios de tiro, caza, motos), e incluso en la propia casa. En general, debemos intentar controlar la intensidad de cualquier fuente sonora que pueda ser nociva para la audición.

 Merece especial atención el riesgo de pérdida de audición en personas jóvenes asociado al uso de reproductores musicales portátiles actuales (p.e.: MP3, iPod), como sucedió con otros reproductores portátiles utilizados años atrás (p.e.: walkman, compact disc portátiles), cuando el volumen al que se reproduce del sonido alcanza intensidades que pueden dañar el oído y, además, se utilizan de forma continuada. Es recomendable mantener un volumen razonable y no utilizarlos durante periodos prologados de tiempo (p.e.: no más de una hora al día). La “norma 60 x 60” para prevenir el trauma acústico producido por reproductores musicales recomienda no utilizar el volumen por encima del 60% y no superar los 60 minutos de uso continuado. La aparición de un ruido en el oído u oir los sonidos distorsionados suelen ser consecuencia del efecto nocivo inicial del ruido, a menudo transitorios pero que deben alertarnos interrumpiendo la exposición al mismo para prevenir sus efectos irreversibles.
Merece especial atención el riesgo de pérdida de audición en personas jóvenes asociado al uso de reproductores musicales portátiles actuales (p.e.: MP3, iPod), como sucedió con otros reproductores portátiles utilizados años atrás (p.e.: walkman, compact disc portátiles), cuando el volumen al que se reproduce del sonido alcanza intensidades que pueden dañar el oído y, además, se utilizan de forma continuada. Es recomendable mantener un volumen razonable y no utilizarlos durante periodos prologados de tiempo (p.e.: no más de una hora al día). La “norma 60 x 60” para prevenir el trauma acústico producido por reproductores musicales recomienda no utilizar el volumen por encima del 60% y no superar los 60 minutos de uso continuado. La aparición de un ruido en el oído u oir los sonidos distorsionados suelen ser consecuencia del efecto nocivo inicial del ruido, a menudo transitorios pero que deben alertarnos interrumpiendo la exposición al mismo para prevenir sus efectos irreversibles.
Cuando la hipoacusia es irreversible y de un grado que lo hace recomendable, el tratamiento paliativo indicado en la mayoría de estos casos para corregir la pérdida de audición es la amplificación mediante el uso continuado de audífonos.
3. Hipoacusia hereditaria (familiar)
La hipoacusia y la sordera hereditarias hacen referencia a la pérdida parcial o total de audición de origen genético, estimándose que al menos la mitad de las pérdidas de audición son de este origen. Las formas genéticas pueden ser congénitas (presentes al nacer) o de aparición tardía (pudiendo iniciarse a partir de los 10-15 años de edad), variar desde un grado leve hasta profundo, ser progresivas o no, afectar a uno o a ambos oídos de forma simétrica o asimétrica, ser de tipo conductivo, neurosensorial o mixto y manifestarse con problemas de equilibrio o sin ellos. La pérdida de audición puede ser el único hallazgo (hipoacusia no sindrómica) o ir asociada a un síndrome genético o grupo de alteraciones característico (hipoacusia hereditaria sindrómica). En la actualidad existe suficiente información que pone de manifiesto que la mayor parte de las hipoacusias hereditarias son no sindrómicas. La mayoría de las hipoacusias hereditarias sindrómicas están presentes al nacer o en la infancia.
Las hipoacusias neurosensoriales hereditarias del adulto suelen ser hipoacusias no sindrómicas, de aparición tardía y se clasifican generalmente por la edad de inicio, el grado de la hipoacusia, su naturaleza progresiva o no-progresiva y por su patrón hereditario. La forma más frecuente es la hipoacusia neurosensorial hereditaria progresiva dominante cuyo inicio varía mucho de unas familias a otras, aunque suele ser constante dentro de una misma familia. En general suele manifestarse en la pre-adolescencia aunque puede no dar síntomas hasta la edad adulta.
Como en las demás hipoacusias neurosensoriales, cuando la hipoacusia es de un grado que lo hace recomendable el tratamiento paliativo indicado en la mayoría de estos casos es la amplificación mediante el uso continuado de audífonos, o la estimulación eléctrica del nervio auditivo mediante un implante coclear.
4. Ototoxicidad
 Los ototóxicos son substancias químicas potencialmente lesivas para el oído que se utilizan en farmacología en la composición de algunos medicamentos. Esto quiere decir que pueden dañar el oído a partir de ciertas dosis o por una sensibilidad especial del individuo a dichas substancias.
Los ototóxicos son substancias químicas potencialmente lesivas para el oído que se utilizan en farmacología en la composición de algunos medicamentos. Esto quiere decir que pueden dañar el oído a partir de ciertas dosis o por una sensibilidad especial del individuo a dichas substancias.
La utilización de estos fármacos debe controlarse de forma especial, restringiéndose si ello es posible especialmente en niños y también en adultos que ya presenten problemas de audición. A continuación se muestra un listado de algunos medicamentos potencialmente ototóxicos.

5. Enfermedad de Menière
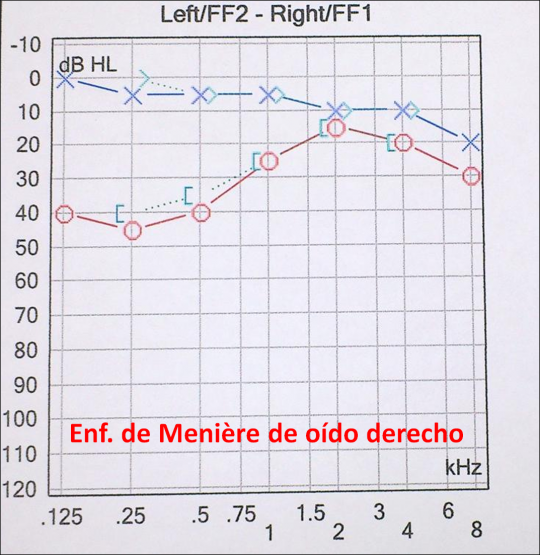
 La enfermedad de Menière afecta al oído interno y se caracteriza por el aumento del líquido endolinfático al que se asocian los síntomas de episodios vertiginosos, acúfenos e hipoacusia neurosensorial.
La enfermedad de Menière afecta al oído interno y se caracteriza por el aumento del líquido endolinfático al que se asocian los síntomas de episodios vertiginosos, acúfenos e hipoacusia neurosensorial.
La pérdida de audición varía con la evolución de la enfermedad, afectando inicialmente a las frecuencias graves y siendo fluctuante, características audiológicas que confirman el diagnóstico en los estadíos precoces de la enfermedad. En estadíos mas avanzados la hipoacusia se hace progresiva afectando a todas las frecuencias, aunque es rara la falta total de audición.
 El tratamiento actual de la enfermedad de Menière está orientado a prevenir y mejorar sus síntomas asociados, especialmente el vértigo, lo cual se consigue en muchos casos con tratamientos farmacológicos y dietéticos, aunque la enfermedad en sí misma no tiene curación. Cuando el vértigo se hace incapacitante se opta por otras formas de tratamiento denominadas intervencionistas o quirúrgicas en las que se actúa sobre la función del laberinto lesionado modificándola (p.e.: cirugía del saco endolinfático), reduciéndola (p.e.: inyección intratimpánica de gentamicina), o eliminándola (p.e: sección quirúrgica del nervio vestibular o neurectomía, y destrucción quirúrgica del laberinto o laberintectomía). Además del tratamiento del vértigo, la pérdida de audición puede tratarse mediante audífonos o implantes cocleares dependiendo del grado y de las características de la pérdida. Otros tipos de implantes pueden estar indicados dependiendo de los casos.
El tratamiento actual de la enfermedad de Menière está orientado a prevenir y mejorar sus síntomas asociados, especialmente el vértigo, lo cual se consigue en muchos casos con tratamientos farmacológicos y dietéticos, aunque la enfermedad en sí misma no tiene curación. Cuando el vértigo se hace incapacitante se opta por otras formas de tratamiento denominadas intervencionistas o quirúrgicas en las que se actúa sobre la función del laberinto lesionado modificándola (p.e.: cirugía del saco endolinfático), reduciéndola (p.e.: inyección intratimpánica de gentamicina), o eliminándola (p.e: sección quirúrgica del nervio vestibular o neurectomía, y destrucción quirúrgica del laberinto o laberintectomía). Además del tratamiento del vértigo, la pérdida de audición puede tratarse mediante audífonos o implantes cocleares dependiendo del grado y de las características de la pérdida. Otros tipos de implantes pueden estar indicados dependiendo de los casos.
LINK: www.sorderayvertigo.com, Mareo y vértigo > Causas frecuentes de vértigo > Enfermedad de Menière
6. Sordera brusca
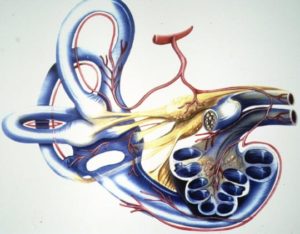 Es la pérdida de audición que se produce de forma repentina, generalmente en pacientes sin antecedentes de enfermedades del oído. Se desconoce su causa, aunque se atribuye sobre todo a alteraciones del riego sanguíneo e infecciones víricas del oído interno.
Es la pérdida de audición que se produce de forma repentina, generalmente en pacientes sin antecedentes de enfermedades del oído. Se desconoce su causa, aunque se atribuye sobre todo a alteraciones del riego sanguíneo e infecciones víricas del oído interno.
El tratamiento se basa en el uso de fármacos vasodilatadores, corticosteroides, reductores de la agregación plaquetaria, antivirales, etc., debiendo considerarse el cuadro como una urgencia médica e instaurarse el tratamiento lo antes posible.
Cuando la pérdida es irreversible, dependiendo de su grado y de que la afectación sea uni o bilateral puede tratarse con audífonos, implantes cocleares u otras prótesis implantables.
7. Neurinoma del acústico
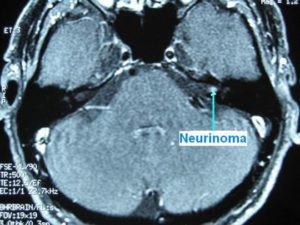 Es el tumor que con más frecuencia produce hipoacusia neurosensorial generalmente progresiva al crecer lentamente en el nervio auditivo.
Es el tumor que con más frecuencia produce hipoacusia neurosensorial generalmente progresiva al crecer lentamente en el nervio auditivo.
La pérdida de audición afecta preferentemente a los sonidos agudos y puede ir precedida de ruidos en el oído o acúfenos y/o vértigo durante algún tiempo. Su tratamiento varía en función del tamaño, localización y ritmo de crecimiento.
8. Enfermedad autoinmune del oído interno
Es una enfermedad del oído interno causada por fenómenos autoinmunes, caracterizados por la agresión del sistema inmunológico del paciente contra su propio organismo. La enfermedad puede manifestarse aisladamente en el oído interno o como un proceso más generalizado.
La pérdida de audición suele ser bilateral, a menudo fluctuante, acompañándose a veces de vértigo. Su tratamiento es farmacológico pudiendo utilizarse corticosteroides y fármacos inmunosupresores.
Cuando la pérdida es irreversible, dependiendo de su grado y de que la afectación sea uni o bilateral puede tratarse con audífonos, implantes cocleares u otras prótesis implantables.
Tratamientos
Tratamientos
En la actualidad no existe ningún tratamiento que cure este tipo de pérdidas de audición por lo que debemos hablar de tratamientos paliativos es decir, tratamientos que corrigen el déficit funcional disminuyendo sus repercusiones. Dichos tratamientos incluyen:
- Audífonos
- Implantes cocleares
- Implante coclear híbrido
- Otros tipos de implantes y prótesis implantables
El otorrinolaringólogo indicará y aconsejará el tratamiento más conveniente en función del grado de hipoacusia, ya que el implante coclear está indicado en hipoacusias bilaterales profundas o severo-profundas que no se pueden paliar eficazmente con audífonos.
El tratamiento también incluye medidas preventivas que eviten en lo posible el efecto de factores que puedan deteriorar mas la audición, sobre todo la exposición a trauma acústico y la administración de ototóxicos, evitando en la medida de lo posible que la pérdida de audición aumente.
Audífonos
Audífonos
Introducción
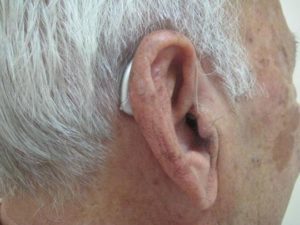 Los audífonos son aparatos que constituyen una ayuda inestimable para quienes padecen una pérdida de audición que no puede ser tratada con medicamentos o cirugía y requieren del uso de amplificación.
Los audífonos son aparatos que constituyen una ayuda inestimable para quienes padecen una pérdida de audición que no puede ser tratada con medicamentos o cirugía y requieren del uso de amplificación.
No es sólo necesario oir mejor sino oir lo mejor posible dependiendo de las necesidades acústicas que requiera cada caso. Por ello se recurre a pruebas y sistemas cada día más sofisticados que permiten la mejor prescripción, adaptación y verificación de los audífonos.
Una vez que el otorrinolaringólogo ha diagnosticado el problema auditivo del niño, conocido el tipo y grado de pérdida auditiva, y una vez que éste aconseja el uso de audífonos se debe proceder sin más tardanza a la adaptación de los mismos. Observarán que utilizamos generalmente el plural al hablar de audífonos ya que siempre que sea posible deberá utilizarse un audífono para cada oído; este tipo de amplificación se llama binaural.
La audición es más natural y el oír a través de los dos oídos con estereofonía ofrece grandes ventajas:
- Los dos oídos son estimulados y éstos a su vez suministran información a los dos hemisferios cerebrales, lo que permite un desarrollo óptimo de las capacidades cerebrales.
- Mejora la discriminación del lenguaje, sobretodo en ambiente ruidoso, uso de otros idiomas.
- Al percibir un sonido por los dos oídos, este sonido se percibe de 3-5 dB más intenso que si se oyera por un solo oído. Este efecto llamado de “sumación” es especialmente importante cuanto mayor sea la pérdida de audición.
- Posibilita la localización de los sonidos.
Todos los audífonos independientemente de su forma y tecnología tienen básicamente cuatro elementos:
- El micrófono, que convierte la energía acústica en energía eléctrica.
- El amplificador, que procesa y amplifica el sonido.
- El auricular, que convierte las señales que provienen del amplificador en sonidos audibles.
- La pila, que es la fuente de energía del audífono.

Tipos de audífonos
En cuanto al tipo de audífonos podemos encontrar gran variedad de marcas y modelos siendo en general los más frecuentes:
Audífonos retroauriculares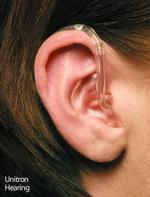
Son los que van colocados detrás de la oreja o pabellón auricular. Son audífonos muy versátiles en cuanto a los tipos de circuitos y niveles de amplificación, pudiendo adaptarse casi en cualquier grado de pérdida de audición. Este tipo de audífono puede incorporar todas las opciones posibles (p.e., bobina de teléfono, dispositivo de audio que permite la utilización de sistemas de FM, dos micrófonos, etc.)
Los audífonos retroauriculares requieren de un molde o de un adaptador que transmite el sonido amplificado al oído.
Los moldes se confeccionan a medida incluyendo las modificaciones físico-acústicas que se requieran en función de las características de la pérdida auditiva.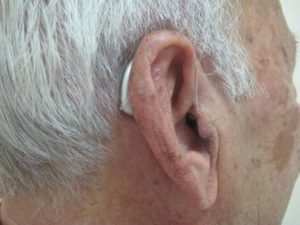
Los sistemas open fit van también detrás de la oreja conectados a un tubo prácticamente invisible y a un adaptador estándar de diferentes tamaños, por lo que no requieren toma de impresiones. Al quedar el oído abierto, la audición es más agradable y natural al evitar el efecto de oclusión.
Audífonos intraconcha y media concha
Son audífonos intra-auriculares que ocupan toda o la mitad de la concha de la oreja y entran en el canal auditivo. Admiten cualquiera de las tecnologías actuales, son fáciles de manejar y se realizan a medida.
Audífonos intracanal y minicanal
 El audífono intracanal es más pequeño que el intraconcha y se adapta en la porción externa del CAE. El audífono minicanal es similar al anterior pero de tamaño aún más reducido al no llevar control de volumen y para su extracción puede ser necesario un hilo de nailon. Ambos tipos de audífonos se realizan a medida.
El audífono intracanal es más pequeño que el intraconcha y se adapta en la porción externa del CAE. El audífono minicanal es similar al anterior pero de tamaño aún más reducido al no llevar control de volumen y para su extracción puede ser necesario un hilo de nailon. Ambos tipos de audífonos se realizan a medida.
Audífonos CIC
 Es el audífono más pequeño, se coloca completamente dentro del CAE quedando prácticamente invisible y produciendo una sensación acústica muy natural. Su adaptación requiere un tamaño del CAE suficiente, se realiza también a medida y para su extracción es necesario un hilo de nailon.
Es el audífono más pequeño, se coloca completamente dentro del CAE quedando prácticamente invisible y produciendo una sensación acústica muy natural. Su adaptación requiere un tamaño del CAE suficiente, se realiza también a medida y para su extracción es necesario un hilo de nailon.
Gafas auditivas
 Se utilizan sobre todo en adaptaciones por vía ósea o en adaptaciones tipo CROS (transmisión contralateral de la señal) o BICROS. El sonido amplificado es transmitido a través de la varilla de la gafa al oído interno a través del hueso con el que contacta (vía ósea).
Se utilizan sobre todo en adaptaciones por vía ósea o en adaptaciones tipo CROS (transmisión contralateral de la señal) o BICROS. El sonido amplificado es transmitido a través de la varilla de la gafa al oído interno a través del hueso con el que contacta (vía ósea).
Audífonos de bolsillo
 En la actualidad se utilizan muy poco.
En la actualidad se utilizan muy poco.
Tecnologías
Actualmente existen tres tecnologías diferentes de fabricación de audífonos: analógica, programable y digital.

1. Tecnología analógica
Se caracterizan por la amplificación electroacústica de las ondas sonoras, sus características vienen predeterminadas por el fabricante admitiendo modificaciones mediante controles de ajuste manual. El circuito amplificador responde de forma fija y sólo varía en función de la limitación de salida que se fije en la adaptación.
2. Tecnología semi-digital o digitalmente programable
Son audífonos de amplificación analógica programables mediante un sistema computarizado en lugar de manualmente, ofreciendo mayor flexibilidad que los audífonos analógicos convencionales. Pueden disponer de varias memorias que permiten adecuar la respuesta del audífono al ambiente acústico al ser accionadas por el paciente.
3. Tecnología digital
El desarrollo del procesamiento digital del sonido ha supuesto un avance extraordinario en la efectividad y confort de los audífonos.
Los audífonos digitales transforman las señales acústicas en un código matemático binario que representa la señal original (conversión analógica-digital), operando a gran velocidad gracias a microprocesadores cada vez de menor tamaño. La respuesta de estos audífonos es de mayor calidad (alta fidelidad, reducción del ruido de fondo, adaptación automática a las condiciones ambientales, etc) y versatilidad que los anteriores ya que admiten mayor flexibilidad en su programación como consecuencia del número de bandas y canales que utilizan para el procesamiento digital de las señales acústicas.
Aunque son los audífonos más caros, su alto rendimiento y versatilidad hace que sean los más indicados en las adaptaciones infantiles. Las diferencias de precios que existen entre unos audífonos digitales y otros se basan fundamentalmente en las prestaciones que incorporen para el procesamiento de la voz y del ruido, adaptación automática a los sistemas de FM, software para teléfono, potencia, etc.
Medidas de los audífonos
 Algunas de las medidas que utilizamos para valorar el rendimiento de los audífonos se mencionan a continuación.
Algunas de las medidas que utilizamos para valorar el rendimiento de los audífonos se mencionan a continuación.
Análisis de las características electroacústicas del audífono.
Dependiendo del tipo de audífono se determina el rango de amplificación mediante curvas de respuestas a diferentes estímulos sonoros en un oído artificial estándar o acoplador, determinando el grado de pérdida auditiva que puede corregir. La respuesta del audífono se selecciona para corregir un déficit auditivo determinado que deberá ser verificado posteriormente de forma individualizada.
Medidas reales de la respuesta de un audífono.
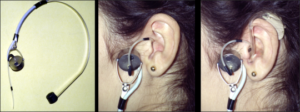 Método de verificación para la adaptación de audífonos, basado en medidas con micrófono-sonda colocado en el conducto auditivo externo del paciente junto al audífono verificando el rendimiento o respuesta real individualizada de este en condiciones de uso habitual.
Método de verificación para la adaptación de audífonos, basado en medidas con micrófono-sonda colocado en el conducto auditivo externo del paciente junto al audífono verificando el rendimiento o respuesta real individualizada de este en condiciones de uso habitual.
Medidas de la diferencia entre oído real y acoplador.
La diferencia entre oído real y acoplador (RECD), como se utiliza en el método DSL (Desire Sensation Level o Nivel de Sensación Deseada, desarrollado por Seewald y cols.), se define como la diferencia en dB de la respuesta en frecuencias medida en el oído real y de la respuesta en frecuencias medida en el acoplador. Los valores de RECD varían en función de la edad y la frecuencia. Aunque disponemos de valores promedio de RECD por grupos de edad, éstos no son ni mucho menos tan exactos como el uso de las mediciones individuales.
La medición de la RECD permite convertir de manera segura la información de la evaluación audiológica obtenida con auriculares de inserción de dB HL a dB SPL (a nivel del canal auditivo) para utilizarla en el proceso de selección y adaptación de audífonos. La RECD permite conocer la diferencia entre la salida en el oído real y la salida en el acoplador de 2cc que se utiliza en el proceso de la adaptación y verificación de audífonos.
El método DSL permite la adaptación y verificación de audífonos de la forma más objetiva posible.
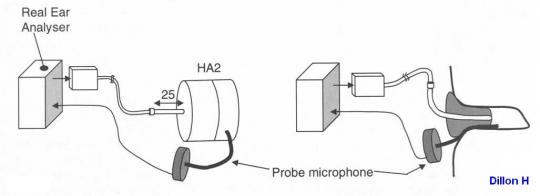
Métodos computarizados de adaptación de audífonos.
Constituyen un método muy útil para la selección y adaptación de audífonos digitales en auge en la actualidad permitiendo el procesamiento de los resultados del estudio audiológico del paciente para la obtención o preselección del audífono y para su calibración más adecuada en cada caso individual. Dichas características acústicas deberán verificarse con otras medidas objetivas y subjetivas que confirmen el rendimiento del audífono en condiciones de uso.
Medidas del rendimiento del audífono en campo libre.
Medida de la ganancia funcional o amplificación que proporciona el audífono comparando el resultado de una audiometría sin audífono y con audífono en un entorno tratado acústicamente.
Implantes cocleares
Implantes cocleares
¿Qué es un implante coclear?
 El implante coclear (IC) es un sistema electrónico que transforma los sonidos en energía eléctrica capaz de estimular el nervio auditivo y desencadenar una sensación auditiva en el individuo por medio de unos electrodos que se insertan en la cóclea mediante una intervención quirúrgica. Esta sensación auditiva será posteriormente detectada, discriminada, identificada y comprendida mediante la ayuda de programas específicos de rehabilitación.
El implante coclear (IC) es un sistema electrónico que transforma los sonidos en energía eléctrica capaz de estimular el nervio auditivo y desencadenar una sensación auditiva en el individuo por medio de unos electrodos que se insertan en la cóclea mediante una intervención quirúrgica. Esta sensación auditiva será posteriormente detectada, discriminada, identificada y comprendida mediante la ayuda de programas específicos de rehabilitación.
Aunque el IC no es una “cura” para el oído ni restablece una audición normal, es una ayuda maravillosa para muchas personas con sorderas profundas que no pueden beneficiarse del uso de audífonos
¿Cómo funciona?
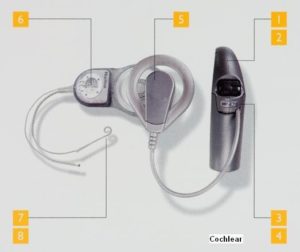
- Partes externas:
1. El micrófono recoge el sonido
2. El sonido es enviado al procesador del habla
3. El procesador del habla analiza y digitaliza el sonido
4 y 5. Las señales digitalizadas se envían al transmisor
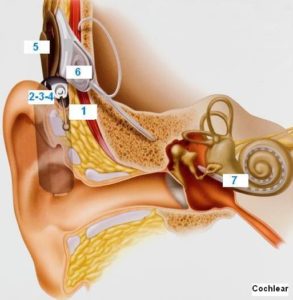
- Partes internas:
5. El transmisor envía las señales al implante interno
6. El implante interno convierte las señales digitalizadas en señales eléctricas
7. Las señales eléctricas son enviadas a los electrodos insertados quirúrgicamente en la cóclea para estimular las fibras nerviosas del nervio auditivo, que a su vez las transmite al cerebro donde son reconocidas como sonidos
Las partes externa e interna, se ponen en contacto a través de un imán.
Candidatos
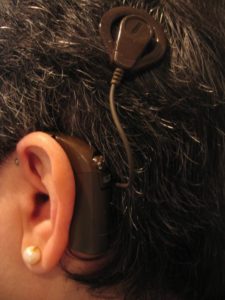 La FDA (Food and Drug Administration) de EE.UU., aprobó los implantes cocleares en adultos y niños que presentan una hipoacusia neurosensorial profunda bilateral, aconsejando que la edad mínima para el IC en los niños sea de 1 año, aunque se están realizando implantes en menores de esa edad en casos especiales (p.e., neuropatía auditiva). Debe verificarse precozmente el deterioro auditivo profundo y la falta de beneficios tras el uso de audífonos durante un periodo aproximado de 6 meses. Dada la dificultad para realizar pruebas auditivas apropiadas en bebés y la necesidad de una verificación adecuada de los resultados con audífonos, es difícil en general disminuir la edad para el implante pediátrico. El Prof. Blake Papsin en el II Simposio Internacional sobre “Detección, diagnóstico y tratamiento precoz de la sordera en la infancia” que organizó la Unidad de Sordera y Vértigo en Mayo de 2011 explicó que, “aunque inicialmente deben adaptarse siempre audífonos, a partir del 8º mes de vida puede indicarse el implante coclear si el niño lo requiere; técnicamente el implante podría realizarse antes, pero implicaría muchos riesgos y pocos beneficios”.
La FDA (Food and Drug Administration) de EE.UU., aprobó los implantes cocleares en adultos y niños que presentan una hipoacusia neurosensorial profunda bilateral, aconsejando que la edad mínima para el IC en los niños sea de 1 año, aunque se están realizando implantes en menores de esa edad en casos especiales (p.e., neuropatía auditiva). Debe verificarse precozmente el deterioro auditivo profundo y la falta de beneficios tras el uso de audífonos durante un periodo aproximado de 6 meses. Dada la dificultad para realizar pruebas auditivas apropiadas en bebés y la necesidad de una verificación adecuada de los resultados con audífonos, es difícil en general disminuir la edad para el implante pediátrico. El Prof. Blake Papsin en el II Simposio Internacional sobre “Detección, diagnóstico y tratamiento precoz de la sordera en la infancia” que organizó la Unidad de Sordera y Vértigo en Mayo de 2011 explicó que, “aunque inicialmente deben adaptarse siempre audífonos, a partir del 8º mes de vida puede indicarse el implante coclear si el niño lo requiere; técnicamente el implante podría realizarse antes, pero implicaría muchos riesgos y pocos beneficios”.
Los implantes pueden ser bilaterales proporcionando una clara mejoría en la localización del sonido y en la comprensión del habla, sobre todo en situaciones con ruido de fondo. Hablamos de implantación simultánea cuando los dos implantes de realizan en el mismo acto quirúrgico y de implantación secuencial cuando se realizan en actos quirúrgicos diferentes transcurrido un corto espacio de tiempo.
¿Qué estudios se realizan?
- Estudio otorrinolaringológico completo
- Estudio audiológico completo incluyendo pruebas verbales según la edad
- Evaluación y readaptación si precisa de sus audífonos
- Exploración radiológica
- Evaluación psicológica
- Cualquier otro estudio que su médico O.R.L. considere necesario en cada caso
¿Qué información precisa?
- Sobre la intervención quirúrgica y el implante en sí: cómo actúa, tipos de implantes etc.
- Sobre los beneficios y las limitaciones que tiene el I.C. en cada caso particular
- Sobre cuando se iniciará la rehabilitación, como se efectuará, tiempo aproximado y coste
- Sobre que puede esperar del implante en el futuro, de los progresos tecnológicos y los posibles fallos técnicos
- Sobre asociaciones y/o personas implantadas.
Implante coclear híbrido
 Indicado en pacientes con hipoacusia severo-profunda y profunda en frecuencias agudas que no se benefician del uso de audífonos.
Indicado en pacientes con hipoacusia severo-profunda y profunda en frecuencias agudas que no se benefician del uso de audífonos.
Combina la tecnología de la amplificación convencional de un audífono con la estimulación eléctrica de un implante coclear, actuando la primera sobre los restos auditivos en frecuencias graves y medias y la segunda en las estructuras auditivas dañadas relacionadas con las frecuencias agudas que han dejado de responder a la amplificación electroacústica.
Otros tipos de implantes y prótesis implantables
Además del implante coclear de oído interno, existen otros tipos de implantes siendo los más utilizados:
- Implantes he oído medio
- Audífonos o prótesis implantables por conducción ósea (sistema BAHA)
- Implantes auditivos de tronco cerebral
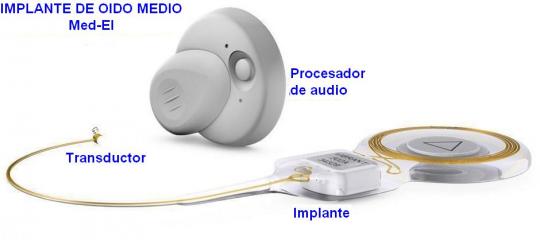 1. Implantes de oído medio
1. Implantes de oído medio
Es un pequeño dispositivo que se implanta quirúrgicamente en el oído medio y que transforma los sonidos en vibraciones mecánicas que se transmiten al oído medio.
Como el IC, dispone de dos partes que mostramos tomando como ejemplo el implante Vibrant Soundbridge de Medel:
1) una interna o implante que contiene una unidad magnética para mantener sujeta la parte externa, el mecanismo 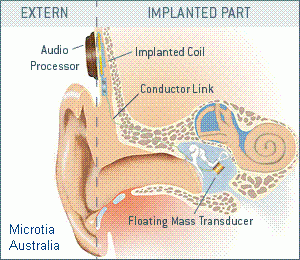 vibratorio y un diminuto transductor (Floating Mass Transducer), que hace vibrar la estructura del oído medio a la que se acopla; y,
vibratorio y un diminuto transductor (Floating Mass Transducer), que hace vibrar la estructura del oído medio a la que se acopla; y,
2) una parte externa o procesador de audio con otra unidad magnética que se adhiere a la parte interna en la cabeza del paciente pudiendo taparse con el pelo y que contiene una batería, un micrófono y un procesador digital.
El implante de oído medio está indicado en pacientes con hipoacusias neurosensoriales de grado leve a severo que no están satisfechos con los audífonos convencionales o que no pueden utilizarlos. El implante también está indicado en hipoacusias conductivas o mixtas en que los resultados de los tratamientos quirúrgicos convencionales no han sido satisfactorios (p.e., reconstrucciones tímpano-osiculares) o sin opciones de mejorar con dichos tratamientos (p.e., determinadas secuelas de otitis media crónica y malformaciones de oído externo y/o medio).
2. Audífonos o prótesis implantables por condución ósea (sistema BAHA)
 El BAHA (Bone-Anchored Hearing Aid), es una prótesis auditiva por conducción ósea que se implanta en el hueso temporal por detrás de la oreja. Consta de un implante de titanio que se fija al hueso mediante una intervención quirúrgica y de un procesador externo de sonido cuyas vibraciones son trasmitidas a través del implante y del hueso, por conducción ósea, al oído interno.
El BAHA (Bone-Anchored Hearing Aid), es una prótesis auditiva por conducción ósea que se implanta en el hueso temporal por detrás de la oreja. Consta de un implante de titanio que se fija al hueso mediante una intervención quirúrgica y de un procesador externo de sonido cuyas vibraciones son trasmitidas a través del implante y del hueso, por conducción ósea, al oído interno.
El implante se realiza en casos con hipoacusia de conducción o mixta no susceptibles de mejorar con tratamientos médicos ni quirúrgicos (p.e., cirugía reconstructiva del oído externo y/o medio) y que en general que no pueden beneficiarse del uso de audífonos (p.e., malformaciones congénitas del oído externo y/o medio, determinados síndromes, etc.).
El sistema Baha envía el sonido amplificado directamente al oído interno a través del hueso evitando así el oído externo y el oído medio. Así el sonido pasa del oído interno al nervio auditivo y al cerebro que reconocerá el sonido.
 Además, pacientes con pérdida auditiva neurosensorial profunda o cofosis de un solo oído (p.e., sordera brusca, pacientes intervenidos de neurinoma, etc.), deben ser valorados como posibles candidatos al uso del sistema Baha. El procesador implantado en el lado con sordera envía el sonido a través de los huesos de la cabeza al oído interno sano.
Además, pacientes con pérdida auditiva neurosensorial profunda o cofosis de un solo oído (p.e., sordera brusca, pacientes intervenidos de neurinoma, etc.), deben ser valorados como posibles candidatos al uso del sistema Baha. El procesador implantado en el lado con sordera envía el sonido a través de los huesos de la cabeza al oído interno sano.
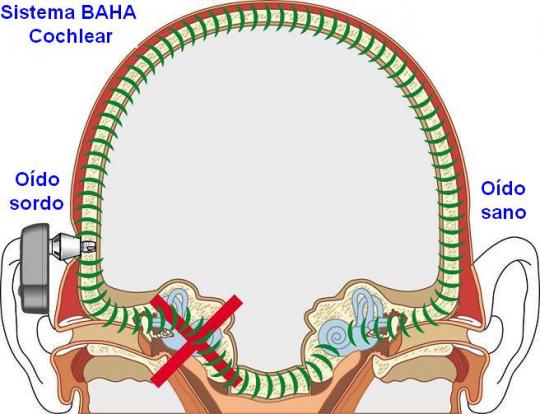
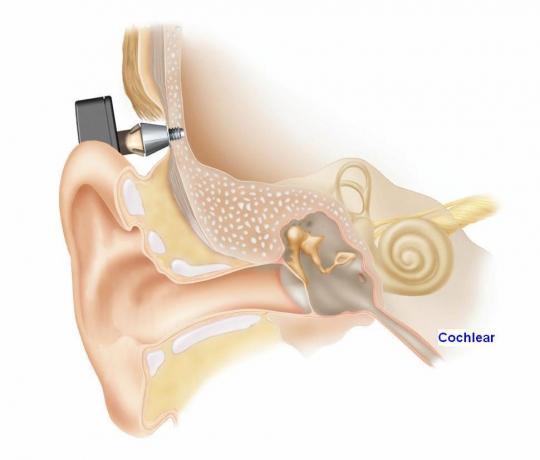
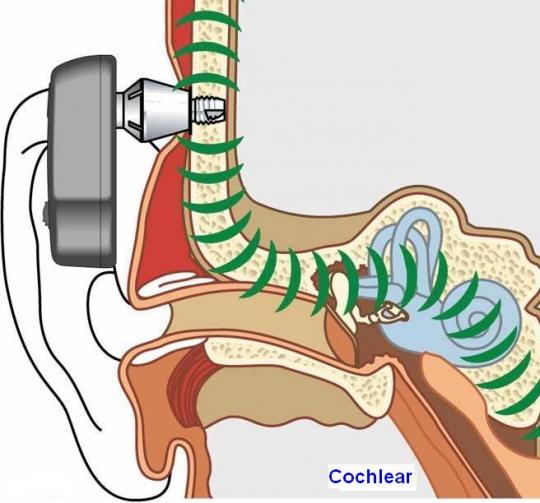
3. Implante auditivo de tronco cerebral
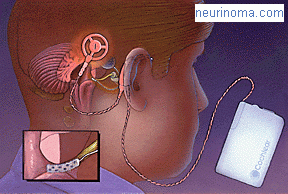
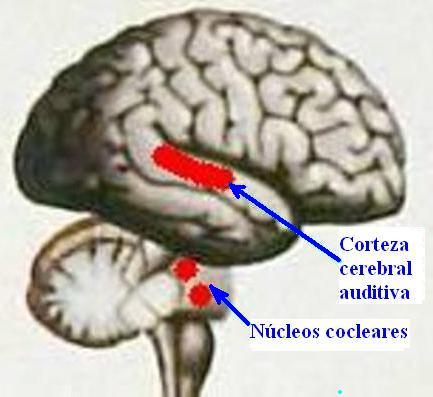 Los implantes auditivos de tronco cerebral (IATC) estimulan directamente el núcleo coclear en el tronco cerebral y se desarrollaron para pacientes con neurofibromatosis tipo II con tumores en ambos nervios auditivos, cuyo crecimiento y/o extirpación quirúrgica produce una interrupción de ambos nervios y en consecuencia una sordera bilateral.
Los implantes auditivos de tronco cerebral (IATC) estimulan directamente el núcleo coclear en el tronco cerebral y se desarrollaron para pacientes con neurofibromatosis tipo II con tumores en ambos nervios auditivos, cuyo crecimiento y/o extirpación quirúrgica produce una interrupción de ambos nervios y en consecuencia una sordera bilateral.
El IATC funciona de forma similar al IC pero estimulando directamente al núcleo coclear en el tronco cerebral (evitando el oído interno y el nervio auditivo), donde se implantan los electrodos mediante una intervención de neurocirugía.
Los resultados son limitados. No obstante en la mayoría de los casos los pacientes mejoran su capacidad de comunicación al mejorar su capacidad de lectura labial y al detectar y reconocer muchos sonidos ambientales.
Otras ayudas técnicas
Otras ayudas técnicas
Las personas con pérdida de audición y especialmente los niños, aunque dispongan de audífonos o implantes cocleares óptimos, se encuentran en situaciones cotidianas en las que les resulta más difícil desenvolverse y en las que pueden encontrarse limitados: situaciones con mucho ruido de fondo, demasiada distancia con la persona que habla (p. e., en clase), salas con mala acústica, dificultad para oír la TV o el teléfono etc. Hoy en día pueden beneficiarse en estas situaciones de ayudas técnicas diseñadas específicamente para ellos.
Algunas de las ayudas técnicas que pueden necesitar según vayan creciendo son las siguientes:
Sistemas de FM (Frecuencia Modulada)
 Transmiten las señales acústicas directamente desde un transmisor a un receptor (acoplado al sistema de amplificación del niño) a través de ondas de radio FM, sincronizados en una misma frecuencia. Tienen por objeto mejorar la comprensión del habla, reducir el ruido ambiental, la distancia y la reverberación, manteniendo constante la calidad de la señal entre el que habla y el que escucha. Son inalámbricos con un alcance que varía de unos modelos a otros pudiendo utilizarse con audífonos, implantes osteointegrados e implantes cocleares.
Transmiten las señales acústicas directamente desde un transmisor a un receptor (acoplado al sistema de amplificación del niño) a través de ondas de radio FM, sincronizados en una misma frecuencia. Tienen por objeto mejorar la comprensión del habla, reducir el ruido ambiental, la distancia y la reverberación, manteniendo constante la calidad de la señal entre el que habla y el que escucha. Son inalámbricos con un alcance que varía de unos modelos a otros pudiendo utilizarse con audífonos, implantes osteointegrados e implantes cocleares.
Teléfonos
Hay varios sistemas de ayuda:
- Modelos de teléfono con amplificadores de timbre y/o de altavoz.
- Amplificadores de timbre que se adaptan a teléfonos convencionales.
- Amplificadores de bobina inductiva que se adaptan a la salida de voz del auricular del teléfono para amplificar la voz y restar ruido exterior.




Sistemas de alerta
Alarmas especiales que utilizan estímulos acústicos, visuales y/o vibratorios para alertar a las personas que no oyen bien cuando suenan despertadores, timbres, teléfonos, el llanto de un niño, etc. Constan de un transmisor que envía la señal acústica a un receptor en contacto o próximo a la persona que no oye bien para que ésta lo perciba.




Bucles magnéticos
El sistema de inducción magnética o bucle magnético mitiga el ruido ambiente y salva las dificultades que impone la distancia con la fuente sonora (p.e., TV, aulas, salas de conferencias, etc), evitando interferencias y mejorando la calidad auditiva. Para el uso de este sistema se requiere la instalación de un bucle mágnético en la habitación donde se va a utilizar y activar la bobina inductiva o telefónica del audífono (no todos la llevan), indicada por la posición T o M/T. Existen diferentes sistemas que se adaptan a diferentes usos.


Relojes y despertadores
Existen diferentes soluciones cuando las personas con pérdida de audición se quitan los audífonos o los implantes para descansar o dormir y necesitan alarmas o despertadores. Estos sistemas utilizan vibraciones o señales luminosas.



Amplificadores
Amplifican el sonido en ambientes ruidosos para facilitar la escucha p.e. en reuniones, también viendo la televisión o escuchando equipos de música.